Панкреас и панкреатит; причини, симптоми и същност на заболяването. Каква е диагностиката; традиционни и нови методи. Класификации; рак на панкреаса. Терапии; лекарства, които се препоръчват при панкреатит. Оперативно лечение, билки. Можем ли да се предпазим от панкреатит – диета, обща профилактика
Панкреатит – това е възпалително заболяване на задстомашната жлеза (панкреаса). Основна причина е нарушения отток на храносмилателни сокове и ферменти, изработвани от жлезата. За жалост този тип заболявания главоломно растат в световен мащаб. Счита се, че първопричина е нездравословното хранене, злоупотребата с алкохол, влошената екосреда.
Какво е панкреатит?
Възпалението, за което става дума, започва поради задържане на сокове и ферменти в самия панкреас. По една или друга причина продукцията на този орган не може да се оттече в дванадесетопръстника. Задържаните ферменти и сокове могат да увредят не само тъканта на панкреаса, но и съседни органи и кръвоносни съдове. Усложненията от панкреас могат да бъдат смъртоносни. Отделянето на споменатите субстанции обикновено е блокирано от камъни и туморни образувания. Жертви на панкреатита обикновено са лица, склонни към преяждане, любители на пикантното и рютото, предпочитащи мазни и пържени храни.
Клинична картина. Развитие
Панкреасът играе ключова роля в преработването на протеини, мазнини и въглехидрати. Сложно устроеният орган е разположен зад стомаха; той изработва ферментите амилаза, липаза, протеаза, панкреатичев полипептид, инсулин, глюкагон, соматостатин, грелин. Когато храната постъпи в организма, панкреасът започва да продуцира необходимите компоненти за разграждането й. През специален канал, свързващ жлезата с дванадесетопръстника, тези компоненти тръгват към тънките черва. Ако панкреасът е затруднен да ги транспортира, ферментите, а понякога и сокът от жлъчния мехур, започват да работят вътре в самата жлеза. Така на практика жлезата смила собствената си тъкан.
- Болният панкреас започва да увеличава обема си; загиват множество клетки, настъпват токсикози. Възпалението провокира инфекция, която може да доведе до гнойна некроза. Нездравословната храна и алкохолът провокират панкреаса да произвежда сокове и ферменти в по-големи от обичайните количества; последиците са свързани с болки в стомашната област и гръдни кош. Част от ферментите могат да попаднат в кръвоносната система и кръвта да ги разнесе до черния дроб, сърцето и други органи. Панкреатитът води и до повишен риск от рак на задстомашната жлеза.
Статистика и МКБ
Статистиката сочи, че най-застрашени от панкреатит са следните рискови групи:
- 40% — хората, злоупотребяващи с алкохол; в някои райони този процент може да достигне и до 70;
- 30% — пациенти, които са пазвили усложнения от жлъчно-каменна болест;
- 20% – хора с наднормено тегло и затлъстяване;
- 5% — болестта е резултат от патологии в развитието на храносмилателните органи;
- 4% — токсикози, включително поради безразборно гълтане на различни лекарствени продукти;
- 1% — по неустановени причини.
15 до 90% от хората, развили панкреатит, с висока вероятност могат да се разболеят и от рак на панкреаса или усложненията да причинят смърт.
Според Международната класификация на болестите панкреатитът има следните сигнатури:
МКБ-10: K85, K86
МКБ-9: 577.0-577.1
Причини за панкреатит
Непосредствена причина за панкреатит е нарушеният отток на сокове и ферменти, продуцирани от задстомашната жлеза. Известни са причините, които могат да доведат до това състояние:
- Злоупотреба с алкохол;
- Безконтролен прием на различни медикаменти – нестероидни противовъзпалителни, глюкокортикостероиди, антибиотици, метронидазол, сулфаниламиди, естрогени и прц;
- Отравяния с храни, напитки и химикали;
- Преяждане, особено с мазни, пикантни, пържени и сушени продукти;
- Консумация на храни, обработени с пестициди или продукти с много хранителни добавки, прословутите Е-та;
- Травми на органи от храносмилателната система;
- Оперативни интервенции в системата;
- Болести на жлъчката и жлъчните канали, в това число непроходимост на каналите;
- Болести на стомаха и дванадесетопръстника;
- Болести на сърдечно-съдовата система: атеросклероза, хипертония, исхемична болест на сърцето;
Инфекциозни заболявания – тонзилит, хепатит, дизентерия, сепсис на чревния тракт, гнойни възпаления, заушка; - Алергии;
- Захарен диабет;
- Паразитози – наличие в организма на глисти;
- Генетична предразположеност.
Симптоми на панкреатит при възрастните
Симптомите на остър панкреатит са достатъчно болезнени, затова обикновено “жертвата” не се колебае да потърси медицинска помощ. Става дума за следните усещания:
- Силна болка в лявото подребрие, опасваща и пълзяща към гърба;
- Гадене, повръщане, метеоризъм; затруднена работа на стомашно-чревния тракт;
- Повишаване на телесната температура;
- Пресъхване на устата; езикът се покрива с дебел бял налеп;
- Главоболие, интензивно изпотяване, сърцебиене и учестен пулс, шок.

Хроничният панкреатит се проявява чрез подобни симптоми, но смущенията до известно време са поносими и болестта като че ли дава почивки. Това е коварно, защото немалко хора пренебрегват сигналите на тялото си, считайки ги за нещо преходно и безобидно. Ето за какви симптоми говорим:
- Постоянна или временна болка в стомаха – обикновено се появява след консумация на мазни храни или алкохол;
- Болезнените усещания могат да се разпространяват към гърба;
- “Къркорене” на корема, метеоризъм, гадене и повръщане;
- Загуба на апетит, чревно разстройство, хронична диария;
- Обезводняване, загуба на килограми;
- Кожата и лигавиците в устната кухина пожълтяват;
- Развива се захарен диабет.
Първи признаци на пристъпа
Силната болка в областта на лявото подребрие е общият признак и първи тревожен сигнал както за острата форма, така и за обостряне при хроничен панкреатит. Усещането може да е локализирано под лъжичката, да гравитира вляво или вдясно – зависи каква част от панкреаса е засегната. Ако е поразена цялата жлеза, болката е опасваща.
Друг категоричен симптом е повръщането, с примес от жлъчен сок. Пациентът усеща в устата си горчив вкус; повръщането не носи облекчение – следва пресъхване на устата и гърлото, хълцане, оригване, гадене.
Усложнения
Прогресията на заболяването може да доведе до абсцес на жлезата, до панкреонекроза – умъртвяване на тъканта на задстомашната жлеза.Понякога се образуват псевдо-кисти; има риск от панкреатогенен асцит; белодробни усложнения; захарен диабет.
При усложненията се променя първичният характер на заболяването; локализацията и интензивността на болката се развиват и нарастват, болката става постоянна и обхваща все по-обширни зони.
Диагностика и изследвания
Колкото по-рано пациентът получи квалифицирана помощ, толкова по-кратко и ефикасно ще е лечението му. Но именно ранната диагностика е проблемът на това коварно заболяване. Най-достоверната методика за разкриване на това заболяване е свързана с пълно изследване на болния. Става дума за следните етапи:
- Оценка на клиничните симптоми;
- Изследване на биохимичните показатели;
- Провеждане на тестове за ферментите;
- Инструментални изследвания.
Анализ на кръв, урина, изпражнения
* Общият анализ на кръвта ще даде информация за наличието на левкоцити, скорост на утаяване на еритроцитите, обем на ферментите; така се установява дали е налице възпалителен процес; работата е лоша при левкоцити над 8.8 хиляди за мл, или утайка над 15 мм/ч;
* Биохимичният анализ изследва глюкоза, холестерин, стойности на панкреатичните ферменти.
При изследвания на урина в пробата могат да се установят храносмилателни ферменти, както и масти в екскрементите.
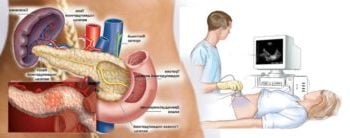
Инструментална диагностика. Ултразвук. Рентген
Апаратните изследвания дават още информация за състоянието на самия орган. При ултразвук може да се констатира увеличен размер на жлезата и наличие на камъни в протоците. Рентгенът показва пареза на чревния тракт – нарушена съкратителна способност; могат да се видят смъквания на сегменти от белия дроб и изливи в плевралната област.
Езофагогастродуоденоскопия
Този метод е известен също и като горна ендоскопия: при него през хранопровода се въвежда тънка, гъвкава тръба с оптичен накрайник и се прави оглед на лигавицата в хранопровода, стомаха, дванадесетопръстника. Изследването дава данни за проходимостта на панкреатичните пътища и състоянието на самия орган.
Холангиопанкреатография
Изследването комбинира ендоскопски и рентгенов подход; дава възможност да се проследи състоянието и проходимостта на жлъчните канали и панкреатичния отток. Наблюдението изисква вкарване на контрастно вещество, като същевременно дава възможност за бързи терапевтични действия – например отстраняване на камъни или разширяване на проточни канали.
Компютърна томография
Чрез компютърна томография/скенер се получава пълна картина на изследвания орган; могат да се проследят в детайли възможните промени в тъканта и функционирането му; да се потвърди вече поставена диагноза и да се определи стадия на заболяването.
Лечение на панкреатит
При остър панкреатит лечението е възможно само в болнични условия; необходимо е лекарско наблюдение – състоянието е опасно и пациентът се нуждае от квалифицирана помощ. Ето защо при разпознаване на първите признаци на панкреатит трябва да се вика линейка!
Първа помощ
При подозрение за панкреатичен пристъп първото, което следва да се направи, е обездвижването. Засегнатият трябва да седне с колене, притиснати към гърдите. На бива да се приема никаква храна – само по четвърт чаша вода на всеки половин час. В областта на панкреаса откъм гърба е добре да се сложи термофор с лед. Повърхностното дишане би облекчило пристъпа.
Обезболяващи и противовъзпалителни не бива да се приемат, тъй като ще се затрудни диагностицирането. Ако болката е интензивна, лекарят може да назначи спазмолитици от рода на но-шпа. С тяхна помощ възпалението може да отслабне и болката да се редуцира.
В болницата обикновено острият панкреатит се овладява чрез консервативна терапия. Вливат се инфузионни разтвори – солени композиции, протеинови препарати, глюкоза. Така се преодоляват интоксикацията и болката, нормализира се алкално-киселинното равновесие.
Общи принципи на лечението
Лечението на панкреатит задължително се провежда от лекар и се спазват следните общи принципи:
Отдих и покой при пристъпите; прием на подходящи медикаменти; овладяване на болката; антиферментна терапия; прием на панкреатични ферменти; нормализация на алкално-киселинния баланс; витаминотерапия; подобряване работата на храносмилателната система; парентерално хранене; спазване на диета; хирургична интервенция; санаториално лечение.
Разтвор на натриев хлорид (сол)
Венозното вливане на солен разтвор има за цел възстановяване на водно-солевия балан. Обикновено той е нарушен поради честото повръщане.
Въвеждане на аминокиселини
Това е част от първоначалните усилия за възстановяване на баланса на телесни течности; в инфузионните разтвори се добавят незаменими аминокиселини от рода на алвезин.
Разтвори на електролити
Същото основание има и вливането на разтвори на електролити: обикновено се предлага 10-процентов разтвор на калиев хлорид, 10-15 мл, и 10-процентов разтвор на калциев глюконат, 10 мл.
Спазмолитици
За овладяване на болката се прилагат спазмолитици от рода на но-шпа, спазмалгон, дуспаталин. Могат да се използват също М-холинолитици като атропин и атропиноподобни средства. При стабилен болков синдром се препоръчват т.н. Н2-блокери като ранитидин или фамотидин.
Антиферментна терапия
Антиферментната терапия е насочена към блокиране на процесите, разрушаващи задстомашната жлеза. Има медикаменти, които блокират ферментите от рода на трипсин, контрикал, пантрипин; освен това те потискат протеиновия синтез в панкреаса – това води до отслабване на болката, намаляване на отока, отслабване и на микроциркулаторните разстройства и други признаци на възпалението на панкреаса. По този начин действат продукти като рибонуклеаза, контрикал. ; инхибитори на протонната помпа от рода на нексиум и омепразол. Инхибиторите всъщност потискат продукцията на солна киселина, което води до отслабване на панкреатичната болка.
Прием на ферменти
За да се облекчи възпаленият панкреас, особено ако се установи дефицит на собствените му ферменти, може да се приложи и ферментна терапия. Касае се за прием на панкреатични ферменти, които подпомагат преработването и усвояването на храната. Те подпомагат разграждането на мазнини, белтъчини и въглехидрати. Така жлезата е облекчена да функционира, един вид осигурява й се почивка. Такива продукти са креон, мезим, панкреатин и др. Препаратите от този тип се вземат след хранене с алкални минерални води. Допълнителният им прием неутрализира такива симптоми като гадене, подуване на корема, стомашно-чревно разстройство, бърза загуба на тегло.
Нормализация на киселинния баланс
При панкреатит се нарушава и алкално-киселинният баланс, настъпва подкиселяване на организма. Това е причината в комплексните терапии да се включат и продукти, които намаляват киселинността в стомаха и други храносмилателни органи. Най-често прилаганите продукти са алмагел, фамотидин, циметидин.
Витаминотерапия
При лечението на хроничен панкреатит се препоръчват витамини от В-групата, както и А, Е, С, К и D. Приемат се още липоева киселина и кокарбоксилаза.
Парентерално хранене
При тежки храносмилателни разстройства и лошо усвояване на храната се назначава парентерално хранене – т.е. чрез системи и сонди. Използват се смеси от незаменими аминокиселини и еликтролитни разтвори – калиев хлорид и калциев глюконат.
Подобряване на дейността на храносмилателните органи
Всички изброени мерки, както и спазването на специална диета и здравословен живот могат да подобрят функциите на храносмилателната система и в частност – на панкреаса.
Лекарства при панкреатит
Консервативната терапия на панкреатит включва специални медикаменти, които задължително се избират от специалист.
Креон
Креон е лекарствено средство – ензимна смес тип панкреатин, с чиято помощ храносмилането протича по-леко в условията на непълноценно функциониращ панкреас. Ензимите се приготвят под формата на микросфери; извличат се от свински панкреас. Продуктът се прилага при редица заболявания, сред които панкреатит и рак на панкреаса. Приемът е по време или след хранене; креон действа в чревния тракт. Лекуващият определя дневна доза в т.н. липазни единици, които зависят от фактори като общо състояние, диета, тегло, наличие на мазнини в екскрементите и пр. Цената на продукта е 12 лв за опаковка от 20 капсули по 25 000 липазни единици.
Панкреатин
Панкреатин е съчетание от ензимите амилаза, липаза и протеаза под формата на таблетки от 10 000 липазни единици. Приемат се по 1-2 таблетки след хранене; дневната доза не бива да превишава 4 таблетки. Продуктът може да се използва както за дългосрочно поддържане на храносмилането при проблеми с панкреаса, така и инцидентно – след преяждане. Задължителна е консултация с лекар. Цената на опаковка от 15 таблетки е 2 лв.
Фестал
Още един продукт – съчетание от трите ензима амилаза, липаза и протеаза, под формата на таблетки. Приемът е по 2-3 хапчета по време на хранене или непосредствено след него. Помага при затруднено храносмилане, тежест в стомаха, газове, както и при поглъщане на обилна, мазна и зле сдъвкана храна. Опаковка от 20 таблетки се продава при наличност за 4.78 лв.
Трансметил
Лекарството съдържа активната съставка адеметионин; приемът на трансметил предотвратява застоя на жлъчни сокове, който е вероятен при възпаления на панкреаса или чернодробно заболяване. Медикаментът се прилага под лекарски контрол. Цената на опаковка от 10 таблетки по 500 мг е 25 лв.
Хирургическо лечение
Оперативното лечение на панкреатит обикновено се предприема при тежки състояния или запуснати форми на заболяването. Обикновено операцията е лапароскопска и се прибягва до поставянето на дренажи. След интервенцията на болния се назначава антибактериална терапия, както и други медикаменти, чиято цел е да неутрализират възпалителните процеси в жлезата. Допълнително може да се приложи дехидратационна терапия и прием на ферментни композиции.
Екстрени и планови операции
Най-често операцията е наложителна при разпространение на възпалителния процес в коремната кухина, при развитие на жълтеница и проблеми с жлъчния мехур и жлъчните протоци. Операциите могат да бъдат два типа, планови или по спешност.
- Екстрени – по спешност; налагат се още в първите часове на пристъпи от остър панкреатит, при признаци за перитонит, причинен от ферментите или ако е започнало запушване на дванадесетопръстника;
- Планови – хирургът пристъпва към интервенцията, когато острото възпалително състояние е овладяно. Преди самата операция се прави пунктуално изследване, за да се изключи възможен рецидив на панкреатична криза.
Народни средства и лечение с билки
Народната медицина също може да е в помощ на човека с панкреатит. Припомняме все пак, че това не означава отказ от лекарства и лекарско наблюдение, тъй като се касае за заболяване на един твърде сложен и деликатен орган. Всяка народна рецепта може да е добра за конкретния пациент, стига неговият лекар да потвърди, че това наистина е така. Ето няколко рецепти, над които може да се мисли и коментира:
- Картофено-морковен сок. Два картофа и един морков се изцеждат в сокоизстисквачка; сокът се пие два пъти дневно, половин час преди хранене, в продължение на седмица. Съдейства за нормализация на храносмилането, облекчава болките.
- Приготвяме смес от бял равнец, невен и лайка – по една супена лъжица. Заливаме с половин литър вряла вода и оставяме да кипне, след което изстива половин час и се прецежда. Пие се четири пъти дневно, 40 минути преди хранене.
- Чаша овес се залива с литър вода и се оставя да престои 12 часа. След това се слага да заври; вари се на бавен огън, под капак половин час. Съдът се отдръпва и увива с голяма кърпа, след което се прецежда. Долива се преварена вода, за да получим един литър течност. Приемът е три пъти дневно – половин час преди хранене, в продължение на месец.
Профилактика
Профилактиката на панкреатита включва спазването на няколко правила:
- Пълен отказ от алкохол и цигари;
- При остър панкреатит търсете лекар – не чакайте болестта да премине в хронична форма;
- Не неглижирайте други хронични болести, особено на храносмилателния тракт;
- Движете се, спортувайте – но според силите си; не прекалявайте;
- Ако в жлъчните пътища са ви открили пясък – вземете мерки да се освободите от него; не се оставяйте да си навлечете жлъчно-каменна болест;
- Хранете се често, с малки порции; не смесвайте въглеводороди и протеини при едно ядене;
- Не преяждайте;
- Избирайте продукти, богати на микроелементи и витамини; ограничете или се откажете от нездравословното;
- Ограничете приема на мазна, пържена, солена, пушена и пикантна храна; гответе на пара, избирайте варено или печено;
- Ограничете кафето – едно на ден е допустимо, при това натурално, забравете нескафето.
Ако се съобразявате редовно с тези съвети, вашият панкреас наистина ще ви е благодарен!
Диета при панкреатит
Лечението на острия и на хроничния панкреатит е невъзможно без спазването на специална диета през целия живот. При остри състояния в продължение на 2-3 дни трябва напълно да се откажем от хранене, необходимо е единствено обилно пиене на минерална вода, шипкова отвара, дори обикновена вода.
- Какво може да се яде при болен панкреас. Менюто трябва да съдържа колкото може повече витамини и протеини, при минимум мазнини и въглехидрати. Полезни са вегетариански супи, млечни супи, супи с нетлъсто месо; телешко, пиле и риба, омлет от кокоши яйца. Включват се редовно зърнени храни – каши от пшеница, елда, ориз и овес; макарони, сухарчета, вчерашен хляб; малки количества растително масло. Полезни са млечните храни: извара, кисело мляко, нискомаслен кашкавал, прясно мляко с ниска масленост, краве масло. Още: картофи, моркови, цвекло, тиква, тиквички, сладки ябълки; сокове, компот от сушени плодове, шипкова отвара; мед, конфитюри, шоколад – ограничено. Продуктите се режат на малки кубчета и се варят или пекат, може и приготвени на пара. Хранене с малки порции 5-6 пъти на ден. По възможност да се консумира само един продукт на хранене, да няма смесване на протеини и въглехидрати; яде се само топло, но не горещо; енергетичната ценност на храната е 2480 килокалории при остър панкреатит, или 2690 при хроничен.
- Кои са забранените храни? При панкреатит не се консумират мазни, пържени, пикантни, люти, пушени храни; фаст-фууд; храни с високо съдържание на груби фибри и продукти, предизвикващи газове или бурно отделяне на стомашни сокове. Забранява се алкохолът. Забраняват се и храни като гъби, мазни кремчета, свинско, тестени закуски, патешко, животинска мазнина, яйца, сметана, туршии, спанак, киселец, репи, бобови, оцет, маргарин, какао, канела, грозде, смокини, банани, сладолед.
Видове панкреатит и класификация
Класификациите засягат признаци на болестта, свързани с формата на протичане – остра или хронична; причината за болестния процес, каква част от панкреаса е засегната и пр.
Остър панкреатит
Острият панкреатит е асептично възпаление, засягащо задстомашната жлеза.
- Най-често се развива при прием на алкохол – до 70% от всички случаи, най-често при мъже;
- При наличие на жлъчно-каменна болест, около 25-30% и основно при жени;
- След операция на стомаха или други органи от коремната кухина, около 4%.
Имаме специален текст по темата за острия панкреатит:
https://www.lekar.bg/2018/09/25/%D0%BE%D1%81%D1%82%D1%8A%D1%80-%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82/
Хроничен панкреатит
При хроничния панкреатит възпалението прогресира бавно, а функциите на жлезата постепенно отслабват. Може да се развие фиброза на тъканта или калциране; често такова развитие се установява у възрастни жени.
Хроничният панкреатит може да се характеризира и според преобладаващата причина за появата на заболяването: токсико-метаболичен – включително алкохолен; идиопатичен; наследствен; автоимунен, рецидивиращ; обструктивен.
Хроничната форма може да е първична, т.е. заболяването е патология на самия панкреас. Възможни са и вторични форми, които са резултат от болести на други органи от храносмилателната система: холецистит, ентерит, хроничен гастрит. Още по темата в по-подробния ни материал:
https://www.lekar.bg/2018/09/25/%D1%85%D1%80%D0%BE%D0%BD%D0%B8%D1%87%D0%B5%D0%BD-%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82/
Алкохолен панкреатит
Това е най-тежката форма на възпаление на панкреаса. Алкохолният панкреатит може да се появи както при хроничен алкохолизъм, така и вследствие еднократен прием на спирт или негови сурогати, особено ако се комбинира с мазна, високо калорична храна. Появяват се силни, опасващи болки в горната част на корема, гадене и повръщане, диария, повишена температура. Правилната диагноза се поставя чрез изследване стойностите на панкреатичните ферменти. Лечението е сложно; ключов фактор в него е пълният отказ от алкохол.
Некротичен панкреатит
Некротичният панкреатит представлява разпространение на некротичен процес в паренхима на задстомашната жлеза и в тъкани и органи около нея. Около 15% от болните с остър панкреатит развиват тази тежка форма. Основен симптом на некрозата е треската; болният започва да прави температури от порядъка на 38 – 38.5 градуса, особено вечер. Постепенно започва да поддържа постоянна повишена температура, температурни повишения сутрин и пр. като първа мярка се препоръчва намаляване киселинността на жлъчните сокове, например срез продукти като атропин и циметидин.
Рак на панкреаса
Ракът на панкреаса представлява неконтролирано разрастване на епителни клетки, които заменят същинската тъкан на органа. Развива се на базата на панкреатит, усложнен захарен диабет, рискова група са пушачите, при наднормено тегло и редовна консумация на мазни храни. Началният етап в развитието на панкреатичния рак протича без симптоми или те напомнят признаците на други заболявания. Като правило – ракът на панкреаса се диагностицира късно, когато вече е доста напреднал и в повечето случаи пораженията са необратими. Късните признаци са болка, непроходимост на дванадесетопръстника, пожълтяване на кожата и лигавиците, обща слабост, липса на апетит. Наблюдават се гадене и повръщане, отвращение към някои храни – месо, мазнини.
Лечението е сложно; полагат се палиативни грижи, чиято цел е да се подобри качеството на живот на засегнатия човек.
Какво е панкреас и от какви болести страда
Панкреасът е т.н. задстомашна жлеза, чиито функции са производството на храносмилателни ензими, както и на хормоните глюкагон и инсулин. Този неголям орган играе ключова роля в разграждането и усвояването на основните хранителни типове – мазнини, протеини и въглехидрати.
Основните заболявания, засягащи панкреаса, са възпалителните – остър или хроничен панкреатит. Възможно е и образуването на панкреатични тумори – доброкачествен или аденом, и злокачествен, рак на панкреаса.
Източници:
- Панкреатит – симптомы, причины, виды, диета
- http://simptomy-i-lechenie.net/pankreatit/
- http://bezboleznej.ru/pankreatit
Първоначално публикувано на:25.09.2018 @ 7:07
 Лекар.БГ сайт за здраве, диети, отслабване, бременност.
Лекар.БГ сайт за здраве, диети, отслабване, бременност.

 Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на
Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на 

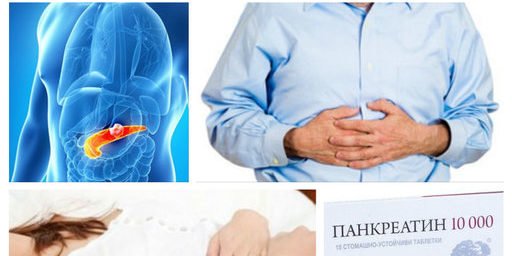
Вчера получих възпаление на доколкото бях сигурна какво е не беше стомах а малко вдясно както е на схемата на
човешкото тяло по – горе. Не пих никакво лекарство тъй като вземам по. една таблетка на ден CALMATRIX NEO.
Вечерта ядох половин кофички кисещо мляко пих вода и легнах.
Сутринта нямах болки закусих след половин час пих калматрих нео а после кафе
Ами така самоконтрол и лечение!
При мен се чувстваше като ” искра от бенгалски огън ” а после парене в очите / по 2 капки ?* гентазон /