Лекарства за сърбеж в интимната област. Народна медицина и домашно лечение на парене в срамните устни и при възпаление на влагалищната лигавица. Гентамицин, крем за бактериална вагиноза, вулвит, вагинит и зачервяване.
При появата на сърбене, парене и щипене в интимна зона жената веднага подозира заболяване. Но не винаги неприятните усещания са патологични. Започваме с немедицинските причини, провокирани от външни фактори.
| Безопасни причини за сърбеж | |
|---|---|
| Механично дразнене | микротравми на кожата и лигавицата на половите органи възниква при бръснене и депилация. Появяват се микропукнатини и раздразнение, които се предотвратяват с овлажняващи средства преди и след манипулациите |
| Бельо от изкуствена материя | синтетиката препятства нормалното дишане и протрива кожата. Сърбенето минава, когато бельото се замени с натурални материи |
| Нарушена хигиена | интимната зона изисква миене всеки ден, по възможност с хипоалергенни средства. Превръзките се сменят на 4 часа, тампоните – на 2 часа |
| Реакция към миещи средства | излющване, сухота и събрене възникват при някои средства с високо ниво на pH |
| Интимен акт | продължителен контакт при недостатъчно количество естествена смазка |
| Овулация | в средата на цикъла естествената секреция става обилна и втечнена. Заради повишената влажност започва сърбеж в гънките. Симптомът изчезва след няколко дни |
Немедицинските причини за сърбежи се отстраняват лесно и почти веднага дискомфортът изчезва без специална терапия.
Сърбеж в интимната област, защо?
Най-често раздразнение в интимната зона възниква на фона на възпалителни и инфекциозни процеси. Но има и неинфекциозни патологии със същия симптом. Някои от тях трудно се диагностицират и водят до усложнения.
Основни заболявания със сърбеж:
- Склероатрофичен лишей на вулвата. Дистрофични процеси в лигавицата при жени в репродуктивна възраст. Особеност са постоянният сърбеж без мирис на секрецията. Дискомфортът се усилва нощем, след горещ душ и при физическо усилие. Без своевременна терапия прераства в склероза на тъканите и външните полови органи (ПО) се деформират;
- Левкоплакия на вулвата. Клиничната картина е подобна с тази на лишея, но с по-изразен атрофичен процес. Наблюдава се хиперплазия на епителя – тъканните структури стремително се увеличават, на мястото се изпитва сърбеж;
- Неврози, стрес, психогенни болести. Сърбеж на нервна почва се среща често при жените;
- Екзема. Локализира се на венериния хълм, половите устни и перианалната зона. На кожата се образуват червени участъци, напуквания, мокрещи рани. Нарушената цялост се съпровожда повече с болка, отколкото със сърбеж;
- Бартолинит. Възпаление на жлези в областта на половите устни се бележи главно от болеви синдром и по-малко от сърбежи. Неприятните усещания се усилват от тясно бельо и интимен акт. Поразените тъкани отичат и прикриват входа на влагалището. Възможно е общо повишаване на телесната Т°С и обща слабост;
- Онкологичен процес. Сърбенето не е основне симптом и по-скоро възниква в късните етапи, когато се присъедини бактериална инфекция;
- Ендокринни болести. Сърбежът може да е първи симптом за диабет, хипо- и хипертиреоза. Дискомфортът е породен от нарушено хранене на нервните окончания;
- Патология на ч. дроб и жлъчка. В кръвта се появяват жълчни к-ни, които дразнят рецепторите в кожата и пораждат сърбеж.
Парене и сърбеж по интимните части
Сърбенето като единствен симптом поражда съмнения дали въобще причината е болестна, а ако е болестна, дали е неинфекциозна. Но появата на втори симптом парене със сигурност ни отпраща към сферата на инфекции и възпаленията. Основните причинители са два – бактерии и гъбична инфекция.
Заболявания със сърбеж и парене:
- Пикочни инфекции – цистит, уретрит. Признаците парене и болка съпровождат уринирането, усеща се остра болка в ниска коремна зона. Урината помътнява и придобива неприятен мирис, понякога се намират примеси от кръв;
- Кандидоза във вагината. При спад на имунитета се наблюдава активен ръст на гъбичките кандида. Характерен симптом са извароподобна секреция с кисел мирис, сърбеж в гънките, болки в ниската част на корема. Неприятните усещания са най-силни около цикъла;
- Кожни микози – кандидоза по слабините, епидермофития, дерматофития. Появяват се петна или обриви, възпалените тъкани се зачервяват, отичат, безпокои болка в интимната област.
Полови инфекции
Те са №1 причина за секреция и сърбене, често съпроводени с болка, дискомфорт при уриниране, висока Т°С, обриви по половите органи. Такива са трихомониаза, генитален херпес, микроплазмоза, хламидиоза, сифилис, гонорея.
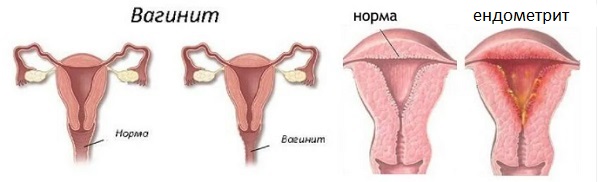
Възпаление на влагалищните стени
Колпит или вагинит – това е възпаление на лигавицата по вулвата и влагалището, което е инфекциозно или неинфекциозно. Основната причина е изменение на локалната микрофлора, където нормално преобладават млечно-киселите бактерии. Те защитават тялото от проникване на болестотворни микроорганизми отвън.
Още в текста: Какво означава сърбеж в интимната област. Бактериална вагиноза. Симптоми и лечение на вагинит. Лекарства за вагинит. Възпаление на влагалищната лигавица. Домашно лечение
Флората се изменя по следните причини:
- Стрес и депресия (свалят имунитета);
- Ендокринни нарушения (проблеми с щитовидна и надбъбречни жлези);
- Дълго антибиотично лечение (антибиотици унищожават всичко без да отбират);
- Драстична промяна на храненето (напр. при почивка в екзотична страна);
- Инфекции (стафило-, пневмококи, генитален херпес и др.);
- Травми на лигавиците (при гинекологичен преглед, използване на секс-приспособления);
- Хормонална промяна (при менопауза, дисфункция на яйчниците).
Главен симптом на вагинита е сърбеж и припарване във влагалището, които се усещат и при уриниране. По време на интимности се усеща триене, парене и болка в половите органи.
Други симптоми на вагинит
Вагинитът се съпровожда със секреция, които има специфичен вид. Подобна е на извара (на по-гъсти парчета в течна среда) и в нея има примеси от гной.
Друг характерен симптом е болката, която се локализира в най-ниската част на корема и задължително съпровожда уринирането.
При преглед гинекологът установява:
- Зачервяване на лигавиците заради препълването им с кръв;
- Оток на влагалищните стени;
- Дребен обрив под формата на точкови кръвоизливи;
- Пигментация – изменение на цвета на епителното покритие;
- Естествената киселинност във влагалище от 3.8 – 4.2 pH се увеличава до 6 pН.
Понякога вагинит в лека форма минава сам за няколко дни. Много жени не отдават значение, още повече заболяването не причинява повишаване на общата Т°С, дори в остра форма. В това се крие опасността от вагинита – той лесно се хронифицира и създава благоприятни условия за заразяване с патогенна микрофлора и оттам – за сериозно инфектиране на вътрешните полови органи.
Общо лечение на вагинит
Има два вида вагинит, спрямо които се изписва различно лечени.
- Специфичен вагинит възниква на фона на полово-предавани болести, един от симптомите на които е възпалението на влагалищните стени. Основни възбудители са гонококи, трихомонади, хламидии, бледа спирохета, пръчица на Кох, мико- и уреаплазма. Не е рядкост да се открият няколко вида патогени едновременно, гарантиран път към безплодие.
- Неспецифичен вагинит се поражда от условни патогени, присъстващи и у здравата жена, но под ред фактори претърпяват бурен растеж. Патологично се смята съотношението 1:10 патогени към „полезни“ бактерии.
Лечението при неспецифичен вагинит е отстраняване на вредния фактор – стрес, хигиена, синтетика и др. Приемат се имуностимулатори. Вредната флора се потиска с влагалищни антисептици и вагинални антибиотични глобули.
Лекарства: Бетадин, песари с повидон-йод, Клион-Д и Флажил с метронидазол, Миковаг + с хлорхексидин диглюконат, Далацин с клиндамицин, Ломексин е фентиконазол и др.
При специфичен вагинит се отстранява на първо място половата инфекция, като се използват препарати срещу бактерии или гъбички според причинителя. След това жената възстановява бактериалната флора с пробиотици и повишава имунитета си с комбинирани витаминни препарати.
Вулвит
С вулвит се означава възпаляване на външните ПО (на вулвата). Ако е възпалено влагалището (вагината), имаме вагинит. Когато възпалението обхваща и двете зони, заболяването е вулвовагинит.
Изолирано възпаление само на вулвата, се среща крайно рядко. Обикновено вулвит се развива вторично в резултат от патологична секреция от влагалището – значи в комбинация с вагинит. За микроорганизмите няма анатомична преграда и те се разрастват в цялата интимна зона. Трите наименования ползват само лекарите за локализиране на възпалението.
До 40 % от инфекциозните поражения на вулвата и влагалището са от гъбички.
Фактори, способстващи развитието на вулвит, са:
- Повреждане на кожа и лигавица на фона на имунен спад;
- Лоша полова хигиена;
- Неудобно и синтетично бельо;
- Продължително антибиотично приемане;
- Хормонални нарушения;
- Незадържане на урина;
- Увреждане на кожа от псориазис и повишено потене.
Общи симптоми на вулвит: парене и събреж, болки при ходене и уриниране.
Острият и хроничният вулвит се отличават.
- При острият главен признак е зачервяването на вулвата + язви на кожата, болка при докосване, серозно-гнойна секреция с неприятна миризма, увеличени лимфни възли, нервозност;
- При хронично течение се появява оток, съпроводен с неприятни усещания в слабините. Когато острият период премине, ерозиите заздравяват, променяйки формата на половите органи. Срещат се сраствания на половите устни.
Вулвовагинит
Успехът в лечението на вулвовагинит зависи от точността на диагнозата. Терапия се започва само след получаването на резултати от бактериологично, вирусологично и хистологично изследване, които да потвърдят диагнозата
Първо се назначава противоинфекциозен препарат, според чувствителността на микроорганизма-причинител.
- При кандидози – антимикотични препарати като Дифлукан, Фунголон, Дифлазон и други с флуконазол, Нистатин, Фунгостатин и други с нистатин, лекарства с клотримазол и кетоконазол;
- При херпес – противовирусни като Ацикловир, Валтрекс, Зовиракс и др.;
- При полови инфекции – антибиотици според типа на възбудителя;
- При бактериална вагиноза – местни антисептици, лекарства с клиндамицин;
- При аеробен вулвовагинит – местни антисептици, антибиотици според показанията на посявката.
Пациентките с продължителна инфекция се лекуват съвместно с дерматолози. Предписват им допълнително:
- комбиниран местен препарат „Тридерм“, в който участват глюкокортикостероид за локално прилагане с противовъзпалителен, противосърбежен и антиексудативен ефект (бетаметазон), съвременен противогъбичен компонент с бактерицидно действие (клотримазол) и гентамицин – антибактериален компонент с широк спектър за местно лечение на бактериални инфектирания на кожата;
- комбинирано средство Макмирор, съдържащо нифурател и нистатин. Препаратът не потиска растежа на лактобицилите, затова след курса на терапия нормалната влагалищна флора бързо се възстановява;
- Флоражин, Гинофлор – живи култури с полезни микроорганизми. Противомикробната терапия унищожава и полезната флора, в резултат на което отново се появяват патологични секреции от влагалището и раздразнение на вулвата. За да се прекъсне този кръг, е нужно възстановяване на флората с живи култури. Тези влагалищни пробиотици нормализират рН и препятстват закрепването на патогени. Създават хранителна среда за лактобактериите и усилват антибактериалното действие.
В комплексната терапия се включват още витамини, имунни стимулатори и индуктори на интерферона.
Симптоматична терапия
- Срещу сърбежа – антихистамини. Продължителният сърбеж е свързан с изработката на хистамин, затова помагат лекарства като Тавежил, Алергозан, Зодак, АлеЗодак и др. противоалергични. За по-тежки случаи се добавят успокоителни и седативи;
- Кремове и песари с естрогени – възстановяват киселинността във влагалището и нивелират микробиологичните изменения, особено през менопаузата, когато хормоните спадат. Помагат срещу рецидивиране на пикочни инфекции. Вагинално приложен естриол намалява сухотата, сърбежите и болезнеността при докосване, подобрява цитологичните данни. Най-безопасният натурален естроген е естриол. Съдържа се в “Овестин” (крем и песари);
- Кремове с глюкокортикостероиди – при автоимунна възпалителна дерматоза. Оказва антихиперпластичен ефект върху полифериращия повърхностен слой на кожата. Използват се за кратко, само за отстраняване на сърбежа и болката в зоната на вулвата. Такива препарати са Клобедерм, Еколом, Локоид, Дипрозон и др.
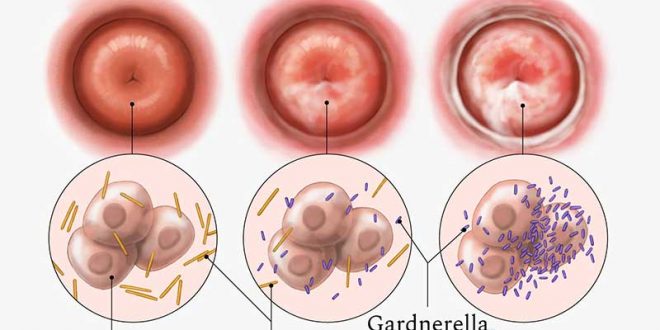
Бактериална вагиноза
Другото наименование ни показва по-ясно за същността на това заболяване – вагинална дисбактериоза. Характеризира се със специфична секреция от влагалището. Тя е обилна и продължителна, има остър мирис на риба. Причинява се от полимикробна флора. За разлика от вагинита, при вагинозата няма възпалителна реакция във влагалището.
Вагинозата често се среща при бременните (38%). Не е полова, но съществува връзка между сексуалното поведение и разпространеността на вагинозата. Съществени рискови фактори са ранно начало на полов живот и изобилие от полови партньори.
Други фактори, повлияващи микрофлората, са: травми при раждане, операции в зоната, хирургичен аборт, нарушения на цикъла, нерационално антибиотично лечение и прекаляване с локални антисептици.
Специфичен възбудител не съществува. По-скоро характерното е изчезването на млечно-киселите бактерии.
При мъжете няма бактериална вагиноза, но те са носители на инфекции, които причиняват бактериална вагиноза при жените. Бебетата могат да се заразят от майката при раждането, а момиченцата – да развият тази инфекция.
Бактериалната вагиноза се отличава с усещане за сухота на влагалището, зачервяване и оток на лигавиците в него. Това го отличава от вагинита, при който водещите симптоми са парене и сърбеж.
В днешно време се прилага двуетапна терапия: антисептици за потискане на причинителя и пробиотици за възстановяване на влагалищната флора.
Средства от първа линия са кремове и гелове с клиндамицин 2% и метронидазол 0.75%, вътрешно – Метронидазол 500 мг.
При бременност
Вагиналните инфекции не са изолирани процеси. Те могат да нарушат репродуктивното здраве и да усложнят бременността. Факт е, че бактериалната вагиноза има капацитета да причини преждевременно раждане, утробно инфектиране на плода, преждевременно изтичане на околоплодните води, следродилни гнойни усложнения и др.
При бременните вагинозата се провокира от хормонални изменения, типични за тяхното състояние. Хормоналният дисбаланс изменя секрецията на маточната шийка, от което се повишава нивото на pH. Това нарушава състава на влагалищната флора, условно-патогенните обитатели се активно се размножават.
Допълнителни фактори: антибиотична терапия, лечение с цитостатици и хормони, чревна дисбактериоза, пренебрегване на хигиената и обратното – прекалено усърдие в миенето с антисептици и антибактериални сапуни.
Терапевтичната схема при бременните не е по-различна – комбинира антибиотици, имунни стимуланти и пробиотици. При избора на лекарства се оценяват възможните рискове.
При менопауза
Парене, дискомфорт в половата зона без секреция и неприятен мирис са един от основните признаци на климактеричния период.
Причината е болестна – при хормоналните изменения се нарушава влагалищната микрофлора, размножават се патогени. Това води до развитие на вагинит и вулвовагинит. Допълнително намалява изработката на естествена смазка, което забавя регенерацията и лигавицата атрофира. Появяват се сухота и усещане на дърпане.
Чест спътник на менопаузата са различните урогенитални разстройства. Те възникват по същата причина – намаляване на нивото на половите хормони. Много от тъканите и мускулите на пикочния мехур, уретрата и влагалището са чувствителни към естрогени (и към липсата им). Затова с настъпване на климакса именно в тях се появяват атрофични и дистофични процеси.
В най-добрия случай жената страда от лошо овлажняване на влагалището. Усеща се дискомфорт при интимен акт. В най-лошия случай се стига до нарушаване на способността за уриниране и пролапс на половите органи.
Още със започване на менопаузата е добре да се профилактират бъдещи проблеми с микрофлората. Тя лесно се подкрепя с пробиотици, съдържащи живи лактобактерии.
Само пробиотиците не са достатъчни. Жените трябва да приемат и естрогени, защото жизнеспособността на лактобактериите и другите полезни микроорганизми пряко зависи от количеството женски хормони. Тяхна хранителна среда е гликогена, който зависи от наличието на естрогени. Ако няма гликогет, добрите бактерии загиват. Затова в комплекс с пробиотици се провежда заместваща хорм. терапия.
Подостър и хроничен вагинит, лечение
Лечението е показано за всички жени със симптоматична форма на болестта, при латентно протичане на инфекцията. На първи етап се елиминира възбудителя, а на втори етап се коригира вагиналната флора.
Неострото течение изисква комплексна локална терапия със следните групи препарати:
- антибиотици според възбудителя, противопаразитни или противогъбични медикаменти под формата на вагинални супозитории и таблетки със силно местно действие;
- антисептици хлорхексидин и млечна к-на като допълнение към терапията за унищожаване на възбудителя;
- пробиотици с лактобактерии за възстановяване на флората при хронично възпаляване;
- хормони като вагинални кремове, песари, супозитории с естрогени за остраняване на симптоматиката
- други: антихистамини срещу сърбенето и паренето, синтетични и растителни имунни модулатори.
Остър вагинит
Лечението на остър вагинит се извършва по вече описаната схема. Разликата между остър и хроничен е, че при втория се налагат физиотерапевтични процедури – ултразвукова санация с ниски честоти, вибро- и хидромасажи за стимулиране на микроциркулацията, процедури за подобряване на трофиката и тъканния обмен.
Атрофичен вагинит
Атрофичната разновидност представлява възпаляване, изсушаване и изтъняване на стените на влагалището заради недостига на естроген. Първи звънец са появата на сухота, парене или сърбеж. На втори етап идват спад в сексуалния интерес, болка при интимност, кървава секреция и зачестяване на позивите за уриниране. Постепенно количеството слуз, която държи влагалището влажно, намалява като количество и може напълно да изчезне.
При визуален оглед стените са сухи и тънки, лигавицата е изгладена, белее и лесно кърви при контакт. Възможни са сраствания.
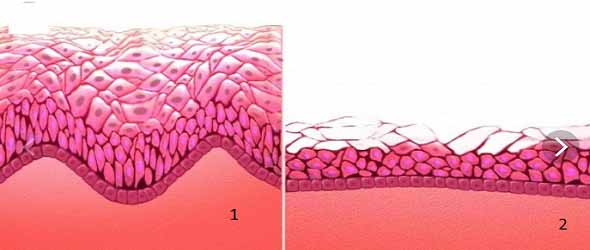
Всичко това е възрастово изменение заради съкращаване на производството на естрогени – 5-6 години след началото на менопаузата. Не е заразно и не застрашава партньора.
Обаче такъв вагинит се явява и при млади жени – пак поради недостиг на естроген, но по болестна причина като стрес, депресия, употреба на определени лекарства, онкотерапии, премахване на яйчниците. Случва се при кърмене, в следродилния период.
Атрофичен вагинит се лекува от гинеколог.
При леки форми се използват нехормонални лубриканти. Те подкрепят половия живот. При липсата на ефект и при по-изразени симптоми се назначава терапия с естрогени. Показание за хормонална терапия са урогениталните разстройства. Най-добре регулира атрофичните изменения естриол за местно прилагане. Положителният ефект настъпва след 2-3 седмици.
При местно приложение на ниски дози естрогени не е нужно използване на прогестерон. Но при наличието на онкологични заболявания тази терапия се провежда внимателно и под наблюдение на онколог.
Естрогените подобряват кръвоснабдяването на влагалищните стени, възстановяват функциите на лигавиците, увеличават лактобактериите и гликогена, поддържат оптимален колаген и достатъчна дебелина и еластичност на епителя, стимулират секреция на имуноглобулини и повишават локалния имунитет.
Срещу незадържането на урина се прилагат инжекции с хиалуронова к-на, които овлажняват лигавиците, повишават тонуса на мускулите, усилват либидото.
Най-съвременния и оптимален метод към днешна дата е вулво-вагинално хидратиране с лазер. Влагалищната лигавица се обработва в дълбочина от 4-5 мм, при което вътрешния слой се нагрява.
Старчески вагинит
Наричат го още сенилен вагинит, сенилен колпит. На практика това е синоним на атрофичен вагинит. Става въпрос за едно и също изменение – хормонално, на фона на нарастване на възрастта.
От гъбички
Вагиналната кандидоза, наричана още млечница, е по-разпространеният вариант на гъбичния вагинит. Представлява поразяване на лигавицата с гъбичките кандида. Доскоро на 90% от инфекциите се случваха заради гъбичката albicans, но вече тя отстъпва пред други представители на рода като glabrata (15% от случаите), dubliniensis (6%) и други с общ дял 11%. Разпространението на нови видове кандида е следствие от масово самолечение, което води до нарастваща устойчивост на гъбичките към химикали.
За назначаване на терапия е нужно културелно изследване – лабораторно потвърждение, че заразяването е с кандида.
Лечението се подбира индивидуално, според клиничната картина и изразеността на симптомите. Използват се: антибиотици – нистатин, имизадоли – клотримазол, миконазол, кетоконазол, триазоли (итраконазол, флуконазол) и комбинирани като Полижинакс, Клион Д, Макмирор и др. .
При остри форми се допълва с местно лечение. При хронична кандидоза наред с местното лечение се използват флуконазол 150 мг един път вътрешно или интраконазол 200 мг два пъти през 12 часа за 1 ден или три дни поред еднократно по 200 мг. При рецидивираща форма (над 4 епизода за година) схемата е 3 Х 150 мг флуконазол с интервал 72 часа в 1, 4 и 7 ден от лечението. За купиране на рецидиви флуконазол се използва в дозировка 150 мг веднъж седмично в течение на 6 месеца.
В последните години все повече се вижда способността на albicans да образува биофилм върху колонията, който я пази от проникването на лекарства. Това обяснява липсата на ефект в лечението на някои болни. При такива пациентки се провежда друга терапия – с фентиконазол 600 мг в денонощие с интервал от три дни (Ломексин). Лекарството се отличава от другите със способността си да преодолява биологичната защита на гъбичките и с това се подобрява ефективността при наличие на резистентност.
Още ТУК: Лечение на вагинални гъбички със смрадлика и по др. начини.
Лекарства
Освен визираните дотук лекарства, ще добавим още няколко вида за типични случаи.
Гонококи (Neisseria gonorrhoeae) се атакуват с тетрациклини. В случай на резистентност се използва амоксицилин (Амоксиклав) в доза 3 г или доксициклин 2 Х 100 мг.
Ако гонококите не реагират на антибиотици, се използва канамицин 2 г, въвеждане мускулно или тиамфеникол вътрешно 2,5 г през 2 дни, или сулфаметоксазол за три седмици.
При особено силно разпространение на гонококи се използва Цефтриаксон 1 Х 250 мг или цефалоспорини. В редки случаи еднократно се инфектира 500 мг ципрофлоксацин.
При възпаление от трихомонади (Trichomonadida) се използва метронидазол в количество 1 Х 2 г, същият препарат се взима и от половия партньор. Метронидазол е забранен през първия триместър след зачеването.
При бактериална вагиноза, вулвовагинит, цервиковагинит интравагинално се прилага лекарствен препарат на основата на бензидамин – нестероидно противовъзпалително, Тантум Роза. Има обезболяващ, антибактериален, противогъбичен ефект.
Крем при вулвит
При леки форми са достатъчни бани с антибактериални разтвори – хлорхексидин, фурацилин и др. Местните антисептици калиев перманганат и борна к-на успокояват и обеззаразяват.
В случай на силно парене и сърбеж се използват кремове и мази с противовъзпалителни, обезболяващи и антихистаминови компоненти. Например
- мехлеми с хидрокортизон Латикорт, Дактакорт, Локоид, Хидрокортизон,
- мехлеми с метилпреднизолон като Адвантан,
- антиалергични мехлеми като Дермодрин, Фенистил, Алергозан.
Тези лекарства ефективно премахват сърбежа за достатъчно дълго време.
Глобули за бактериална вагиноза
- Полижинакс – съчетание от Неомицин, Полимиксин В и Нистатин за купиране на инфекции. 6 глобули за 8 лв;
- Бетадин – антисептик на основата на повидон-йод, унищожава всякакви патогени. 14 глобури за 14.50 лв;
- Клотримазол – антигъбичен препарат, приложим към резистентни спрямо нистатин разновидности. 6 глобули за 4 лв;
- Макмирор – антиинфекциозно с-во с комбиниран ефект (антигъбичен и антибактериален). 12 глобули за 17.45 лв;
- Ломексин – антигъбичен агант от рода на имидазолите, ефективен спрямо кандида, трихомони и смесени инфектирания. 1 глобула от 600 мг за 6.61 лв;
- Флуомизин – представлява деквалиниев хлорид, който активно атакува не само гъби и бактерии, но и протозои. 6 глобули по 10 мг за 17.14 лв;
- Клион Д – антиинфекциозен агент срещу гъби и едноклетъчни. 10 глобули са 7.18 лв.
Още по темата ТУК:
Симптоми и лечение на бактериална вагиноза с лекарства и билки
Домашно лечение
Инфекциозните възпаления на влагалището и вулвата не се лекуват в домашни условия. За тях категорично са нужни ерадикационни средства. У дома жената извършва само саниращи процедури, грижи се за хигиената и евентуално облекчава симптоматиката с народни средства.
Лечение с билки на вагинит
При появата на сухота, сърбеж и парене по външните ПО се използват топли билкови отвари за промиване и седящи бани. Вариант са компресите и превръзките, но баните са за предпочитане.
Подходящи билки: салвия, невен, лайка, смрадлика, розмарин. Правим наситена отварка от 2-3 с.л. суха билка на 0.5 л вода и разреждаме за банята. Може да приложим масло от същите билки, също разредено. За превръзки смесваме с отварка от дъбова кора.
Отварата от лайка и тетра са отлични и за промивки с помощта на спринцовка. Така благотворната течност прониква навътре.
Още народна медицина
Баня от коприва. Отварката от пресен лист е отлична за промивки със спринцовка и за добавяне във вана (за сядане). Настойка от цветовете отлично сваля сърбежите и възпалението, ако се приложи като компрес. Отварката се прави в пропорция 1 с.л. на 200 мл.
Промивки със слаб разтвор на ябълков оцет или с цвик се прилага при гъбични инфекции. Полезни са всякакви разтвори със слаба киселинност. Но не злоупотребявайте, за да не измените киселинността и оттам състава на микрофлората.
Още информация и източници на английски: Симптоми, причини и лечение на бактериална вагиноза; * Лечение на сърбеж и парене в интимната област; * Лечение на подостър и хроничен вагинит.
Лечение на вагинит с мед
Памук или тампон, напоен с мед, се въвежда във влагалището, при възпаляване с бактериална и гъбична природа. Особено помага за ограничаването на кандида. Медът повишава локалния имунитет и действа заздравяващо на лигавиците.
 Лекар.БГ сайт за здраве, диети, отслабване, бременност.
Лекар.БГ сайт за здраве, диети, отслабване, бременност.

 Маргарита Алексиева е редактор в множество здравни отдели на различни национални и регионални всекидневни и седмични вестници и списания. В журналистиката е от 1992 година, като през последните години се ориентира предимно към тематиките на здравеопазването и медицината.
Маргарита Алексиева е редактор в множество здравни отдели на различни национални и регионални всекидневни и седмични вестници и списания. В журналистиката е от 1992 година, като през последните години се ориентира предимно към тематиките на здравеопазването и медицината.


Да знаете как излекувах гарднерела – мъка месеци наред и не спира, и не става!!! Арилин и Флажил основно, първото е по-силно. Не ми дадоха през устата, само песари.
От 6 месеца имам парене в интимната област, може ли е хроничен вагинит и ако да, какво лечение!
Кои са най-качествените глобули за бактериална вагиноза и нещо има ли без рецепта?
Имам сърбежи и силни болки в външните интимните части ,какво да правя