Атеросклероза – болестта и значението й за човешкото здраве. Причини и прогресия; как се разпознава. Диагностика и лечение. Какви са прогнозите и може ли да се предотврати; възможните усложнения
Атеросклероза е системно поражение на артериите от среден и голям калибър, свързано с натрупване на липиди, разрастване на фиброзни влакна, дисфункция на ендотелия в съдовите стени и в крайна сметка – местно и общо разстройство на хемодинамиката. Тази болест на сърдечно-съдовата система застрашава човешкото здраве и живот с възможни сериозни усложнения – мозъчен инсулт и остър инфаркт на миокарда. Тези патологии повече от всички останали са причина за преждевременна смърт.Какво е атеросклероза, механизъм на развитие
И така: атеросклероза е хронично заболяване на кръвоносните съдове, при което по вътрешната им повърхност се натрупват мазни плаки; самите стени стават по-дебели и губят еластичността си. Кръвоносните съдове се втвърдяват и стесняват, а това влошава достъпа на кръв до органите. В крайна сметка един увреден от атеросклероза съд може да се запуши или да се разкъса спонтанно; ако същевременно се нарушават показателите за съсирване, възниква риск от тромбози и исхемични увреждания.
Атеросклерозата е считана за едно от най-опасните заболявания, които причиняват преждевременна смърт. Появата и развитието й се разпознават по различни проблеми с кръвоснабдяването на сърцето, мозъка и крайниците, т.е. заболяването на практика се диагностицира във вече напреднал стадий. Болестта е характерна за хората в напреднала възраст, но тя непрекъснато се “подмладява” заради съвременния начин на живот.
Ето как се развива болестта:
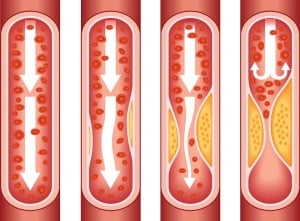
- Първи стадий: поява на липидно/мастно петно. Мазнините се отлагат в местата на микроувреждания по стените на артериите, както и при локално забавяне на кръвообращението (най-податливи на склерозиране са разклонените съдове). Слабото място в стената на съда става рехаво и отича; специфични ферменти се опитват да разтворят липидите и да съхранят целостта на стената. В даден момент обаче защитните механизми се изтощават и тогава в подобен участък се образува комплекс от съединения, включващи холестерин и протеини. Сместа се отлага върху вътрешната повърхност на съдовете стена – въпросното липидно петно. Липидни петна има по кръвоносните съдове дори на бебетата; те са изключително малки и могат да се видят само под микроскоп. Стадият на липидното петно е с различна продължителност при различните пациенти.
- Втори стадий: липосклероза. Липидните петна се разрастват и постепенно се структурират плаки от липиди и влакна от съединителна тъкан. Тези плаки все още са течни и могат да бъдат разтворени. Те обаче вече представляват опасност, защото рехавата им повърхност е уязвима и може да се разкъса, а отделни фрагменти да запушат артериалния просвет. Съдовата стена в мястото, където се е образувала тази рехава плака, вече губи еластичността си и може да се разкъса, така че източникът на потенциална опасност вече е налице.
- Трети етап: атерокалциноза. Прогресията на заболяването е свързана с втвърдяване на артериалните плаки: те се уплътняват и в тях се натрупват калциеви соли. Такава плака се развива бавно, нараства и постепенно деформира и запушва артерията. Това води до влошено кръвоснабдяване на определен орган, до висока вероятност от внезапно запушване на съд от образуван тромб или от фрагменти, откъснати от въпросната плака. Последиците са различни, но винаги тежки – включително инфаркт, инсулт, както и некроза/гангрена на крайник при блокирано оросяване на крайниците.
Това описание на механизма за развитие на атеросклероза не е единственото. Има и теория, според която в развитието на заболяването определена роля играят инфекционни агенти – херпесният вирус, цетомегаловируса, хламидиите и др. Коментират се също наследственото предразположение, свързано с повишени нива на холестерина, мутации на клетки от съдовите стени и др.
Симптоми на атеросклероза
При атеросклероза най-често страдат гръдните и коремните зони на аортата; коронарните, бъбречните съдове и артериите на главния мозък и крайниците. В развитието на болестта има доклиничен или безсимптомен период – и клинични изяви, при които проблемите с определени органи насочват към уязвимите сектори на кръвообращението.
- При безсимптомният период все пак може да се установи повишено съдържание в кръвта на β-липопротеиди или холестерин. Клиничните симптоми започват да се проявяват едва когато артериалният просвет намалее наполовина или дори повече. В самото протичане на клиничния период има три фази: исхемична, тромбонекротична и фиброзна.
- В исхемичния стадий се развива недостатъчност в кръвоснабдяването на един или друг орган – например при миокардна исхемия наблюдаваме стенокардия. В тромбонекротичната фаза може да се очаква тромбоза или запушване на артерия – при атеросклероза на коронарни съдове може да се случи инфаркт на миокарда.
- При третия стадий настъпват фиброзни изменения в зле кръвоснабдяваните органи – т.е. в тях се разрастват зони със съединителна тъкан.
Клиничните симптоми на коментираната атеросклероза зависят от пораженията на артериите. Например при засегнати коронарни съдове симптоматични прояви са стенокардията, инфарктът на миокарда и кардиосклерозата.
- Склерозирането на аортата е продължителен процес, дълго време и безсимптомен. Атеросклерозата на гръдна аорта се разпознава по парещите болки зад гръдната кост, които се разпространяват към ръката, шията, гърба, горната зона на корема. За разлика от болките при стенокардия, аорталгията може да трае от няколко часа до няколко денонощия, като ту се усилва – ту отслабва. Намалената еластичност на аортата се компенсира чрез усилена работа на сърцето, в чиято тъкан започват хипертрофични изменения.
Ако е поразена коремната аорта, пациентът ще се оплаква от болки в корема с различна локализация; запек, метеоризъм. В този случай се проявяват и симптоми като схващане на краката, отоци и зачервяване на ходилата, некроза и разраняване на пръстите на краката, куцане.
- При атеросклероза на чревните артерии се развива т.н. “коремна жаба” – исхемия на чревния тракт, резултат от влошено кръвоснабдяване. Пациент с такъв проблем изпитва резки болки в корема няколко часа след хранене; страда от чести разстройства на тракта, отслабва стремително.
- Болките са локализирани около пъпа или в горната част на корема. Болките продължават от няколко минути до 2-3 часа; понякога срещу тях помага приемът на нитроглицерин. Други сим птоми в подобен случай са подуването на корема, постоянното оригване, запек, сърцебиене, повишено кръвно. Дефекацията е със зловонни маси, в които има непреработена храна и неусвоени мазнини.
Ако заболяването е поразило бъбречните артерии, настъпва вазоренална симптоматична артериална хипертензия. В урината се откриват еритроцити, протеини, цилиндри. Ако е поразена само едната артерия, тези симптоми прогресират сравнително бавно; при двустранно поражение се развива злокачествена артериална хипертония.
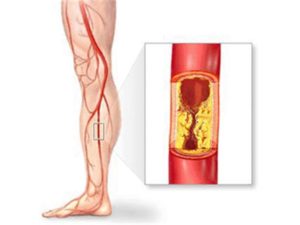
- Склерозиралите мозъчни съдове причиняват отслабване на паметта, на умствената и физическата работоспособност, на вниманието и интелекта. Влошава се сънят, появява се световъртеж. Променят се психиката и поведението на пациента. Атеросклерозата на мозъчните артерии може да се усложни от нарушаване на мозъчното кръвообращение, тромбози, кръвоизливи.
Влошеното кръвоснабдяване на долните крайници причинява слабост и болки в прасеца, схващане, изстиване на краката. Характерен синдром е т.н. прекъсващо накуцване – болките в мускулите на прасеца се появяват при ходене и спират в покой. Наблюдават се също побеляване на крайниците, поява на трофични нарушения – изсъхване и белене на кожата, поява на язви и суха гангрена.
Фактори и причини за развитието на болестта
Атеросклерозата се развива под въздействието на три групи причини: неотстраними, отстраними и потенциално отстраними.
Неотстранимите са онези, които не могат да се изключат чрез медицинско или волево въздействие. Ето кои са те:
- Възрастта. Рискът от атеросклероза е свързан с остаряването; склеротичните изменения на съдове започват да се наблюдават след 40-50-годишна възраст.
- Полът. При мъжете развитието на атеросклероза става десет години по-рано в сравнение с жените и заболеваемостта у силния пол е 4 пъти по-висока. След 50-55 заболеваемостта сред двата пола се изравнява: това се обяснява намалената продукция на естрогени в менопаузата.
- Обременяващата семейна наследственост. Нерядко болестта се развива у хора, чиито роднини страдат от същото заболяване. Всъщност наследствеността играе роля у, пациентите под 50 години; след тази възрастова граница генетичните фактори губят водещата си роля.
Сега за отстранимите фактори: се могат да се изключат от самия пациент чрез промени в начина на живот. Говорим за следните причини:
- Пушенето. Влиянието му се свързва с отрицателното въздействие на никотина и смолите върху съдовете. Дългогодишното пушене увеличава няколко пъти риска от хиперлипидемия, артериална хипертензия, исхемична болест на сърцето.
- Небалансираното хранене. Приемът с храната на много животински мазнини ускоява развитието на атеросклерозата.
- Хиподинамията. Обездвижването, заседналият начин на живот нарушава мастната обмяна и развитието на затлъстяване, захарен диабет, склеротични изменения на кръвоносните съдове.
Към потенциално и частично отстранимите рискови фактори се отнасят хроничните заболявания, които могат да бъдат овладявани чрез адекватно лечение. Това са:
- Артериална хипертония. При повишено кръвно има условия за ускорено проникване на мазнини в стуните на кръвоносните съдове и образуване на плаки.от друга страна втвърдяването на съдовите стени спомага за поддържането на повишено кръвно.
- Дислипидемия. Нарушенията на мастната обмяна играят водеща роля в развитието на атеросклерозата; става дума за поддържането на високи стойности за лошия холестерол, триглицеридите и липопротеидите.
- Затлъстяване и захарен диабет. Рискът от атеросклероза в такива случаи нараства 5 до 7 пъти.
- Инфекции и интоксикации. Агентите на тези процеси увреждат съдовите стени и насърчават склеротичните промени.
Познаването на тези фактори и причини е важно за профилактиката на коментираната атеросклероза. Отстраняването на всички негативни фактори, доколкото това е възможно, забавя процесите на стареене и склерозиране на кръвоносните съдове.
Усложнения и видове
Усложненията при атеросклероза са свързани с недостатъчното кръвоснабдяване на определени органи. Съдовата недостатъчност може да бъде остра или хронична.
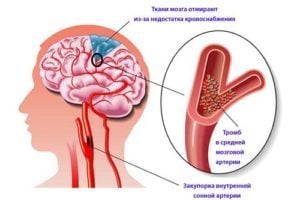
При хронична съдова недостатъчност просветът на артериите постепенно се стеснява – това се нарича стеноза. Самите кръвоносни съдове са подложени на различни атеросклеротични изменения, а системното “недохранване” на даден орган или на негови части причинява исхемия, хипоксия, дистрофични и атрофични промени; разрастване на съединителна тъкан и развитие на склеротични огнища.
Остра съдова недостатъчност е налице при внезапно запушване на съд с кръвен съсирек – тромб, или с фрагменти от откъсната съдова плака. В такива случаи се развива остра исхемия или инфаркт. В редица случаи настъпва разкъсване на аортна аневризма с летален изход.
Диагностика и изследвания
Първоначалните данни за атеросклероза се установяват от оплакванията на пациента и изясняването на конкретните рискови фактори. Тук е необходима намесата на кардиолог. При общия физикален преглед могат да се установят признаците за съдови поражения вследствие на атеросклероза: отоци, трофични нарушения, намаляване на теглото, наличие на липоми в различни точки на тялото. Коронарните съдове при функционално изследване регистрират систолични шумове. За наличието на атеросклероза свидетелстват изменената пулсация на артериите, повишено артериално налягане и др.
Лабораторните изследвания могат да установят повишени стойности на холестерина в кръвта, както и на триглицеридите. Аортографията показва склеротични промени на аортата: удължаване, уплътняване, калциноза, разширения в гръдните и коремните сектори, наличие на аневризми. Състоянието на коронарните артерии се определя чрез коронарография.
Нарушенията на кръвообращението се определят чрез ангиография – това е вид контрастна рентгенография на сдовете. При атеросклероза на артериите в долните крайници ангиографията регистрира съдовете със сапушвания. Ултразвуковите изследвания ва бъбреците пък показват атеросклерозата на бъбречните артерии и свързаните с това нарушени бъбречни функции.
Ултразвуковата диагностика на сърдечните артерии, сънните артерии, съдовете на долните крайници и пр. регистрира отслабването на магистралния ток на кръвта, наличието на склеротични плаки и тромби в съдовите просвети.
Ниво на холестерола и атеросклероза
При атеросклероза и планове за лечението й има значение проследяването на липидния профил, т.е. стойностите на холестерола и триглицеридите. Важно е нивото на липидите с ниска плътност – т.н. лош холестерол, LDL. Именно той създава условия за образуването на артериални стеснения и втвърдяване на стените. Граничната му стойност е 5 – 5.2 mmol/l. Надвишаването на тази граница се определя като болестно, с висок риск от атеросклеротични промени в организма.
Лечение на атеросклероза
При лечението на атеросклероза се спазват следните принципи:
- Ограничаване на постъпващите в организма мазнини, редукция на холестериновия синтез от тъканните клетки;
- Ускорено извеждане на холестерина и метаболитите му от организма;
- Използване на заместителна терапия с естрогени при жени в менопауза;
- Въздействие над инфекциозните възбудители.
Ограничаването на липидните постъпления става чрез диети, изключващи храните с високо холестериново съдържание. За медикаментозното лечение се избират продукти от следните групи:
- Никотинова киселина и производните й: те намаляват ефективно съдържанието на холестерин и триглицериди в кръвта, повишават липопротеидите с висока плътност, действащи антиатерогенно. Този тип лекарства са противопоказани на пациенти с чернодробни заболявания.
- Фибрати: намаляват синтеза на собствени мазнини в организма. Те също могат да причинят чернодробни нарушения и жлъчно-каменна болест.
- Секвестранти на жлъчните киселини – например холестирамин; те свързват и извеждат жлъчните киселини от чревния тракт, като по този начин намаляват количеството на мазнините в клетките. При прилагането на такива лекарства възможни странични ефекти са запекът и метеоризмът.
- Статини – ловастатин, симвастатин; особено ефективни, тъй като намаляват производството на холестерин от самия организъм. Такива лекарства се вземат вечер, тъй като синтезът на холестерин се активира нощем. Могат да предизвикат отклонения в чернодробните функции.
В някои случаи медикаментозното лечение не е достатъчно и се препоръчва хирургична намеса. Това става в случаите, когато има висок риск от запушване на важен кръвоносен съд. Проблемите се решават конкретно: чрез имплантиране на стент или “пружина”, разширяваща артериалния просвет; чрез поставянето на балонен катетър; чрез изрязване на плаки с части от вътрешните съдови стени и пр.

При атеросклероза на сърдечните съдове, създаваща риск от инфаркт на миокарда, се прави т.н. аортокоронарно шунтиране.
Прогноза и профилактика
Какво ще се случи с болния от атеросклероза, до голяма степен зависи от поведението и начина му на живот. Избягването на възможните рискови фактори и активната медикаментозна терапия позволяват забавяне в развитието на атеросклерозата. Възможно е състоянието на пациента чувствително да се подобри. При развитието на остри разстройства на кръвообращението и образуването на некрозни огнища в отделни органи прогнозата се влошава.
За предпазване от ранна атеросклероза е необходимо да се спрат цигарите, да се избягват стресовите ситуации; диетата с нетлъста и бедна на холестерин храна помага. Важна е и редовната физическа активност, съобразена с възрастта и общото състояние, както и контрола върху килограмите. В менюто е правилно да се включват храни с повече фибри, растителни мазнини – ленено масло и зехтин.
Атеросклерозата може да се забави чрез прием на медикаменти, редуциращи холестерина.
Атеросклероза: Какво е? Причини, симптоми и методи на лечение
Източници:
- https://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/atherosclerosis
- https://www.ayzdorov.ru/lechenie_ateroskleroz_chto.php
- http://simptomy-i-lechenie.net/ateroskleroz/
 Лекар.БГ сайт за здраве, диети, отслабване, бременност.
Лекар.БГ сайт за здраве, диети, отслабване, бременност.
 Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на
Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на