Причини и симптоми на хроничен панкреатит. Как се поставя диагнозата. Успешни методи на лечение; медикаменти, билки, процедури. Налага ли се операция, кога. Ролята на диетичното хранене
Хроничен панкреатит: това е нарушение, при което в тъканите на панкреаса, в резултат на възпаление, се развиват необратими увреждания. Заболяването е силно разпространено; може да засегне хора от всяка възраст и пол, но най-често го развиват мъже на възраст 40 до 55 години.
Какво е хроничен панкреатит?
Хроничното възпаление на панкреаса се развива в продължение на няколко години и се характеризира с периоди на затихвания и обостряне на болестта. Много често при хроничния панкреатит болестните симптоми са изразени незначително или дори ги няма. акцентът в лечението е върху спазването на специална диета и правилно хранене, както в моментите на обостряне – така и при ремисиите.
Причини за хроничен панкреатит
Сред причините за хроничен панкреатит в индустриално развитите страни водеща роля има огромната употреба на алкохол. Значително по-рядко причина за това страдание е жлъчно-каменната болест с усложненията й. Патогенезата на болестта всъщност не е окончателно изследвана, но има консенсус по определянето на механизма, който при протичането й уврежда панкреаса. Касае се за постепенна замяна на епителната тъкан в задстомашната жлеза със съединителна.
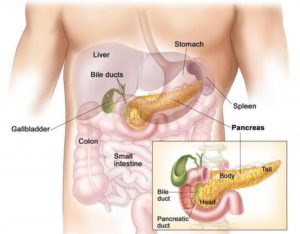
Остър и хроничен панкреатит
Панкреатитът се развива в две основни форми – остра или хронична.
- Острият панкреатит в повечето случаи възниква поради злоупотреба с алкохол, жлъчно-каменна болест в 30% от случаите, но също при интоксикации, вирусни заболявания или операции на стомашно-чревния тракт. Остър панкреатит се наблюдава и при криза на фона на хронична форма на болестта. Без подходящо лечение острият панкреатит може да се трансформира в хроничен.
- Хроничен панкреатит може да се развие и като самостоятелно заболяване, без предварителна остра фаза. В този случай причината са болести на жлъчните протоци: холецистит или възпаление на жлъчния мехур, дискинезия на протоците, жлъчно-каменна болест.
Етиология и особености
Панкреасът произвежда до 700 мл панкреатичен сок в денонощие. Секреторните му функции са в зависимост от храненето и начина на живот. Ако в тази посока се допускат грешки, например прием на мазна или твърде обилна храна, функциите на жлезата се забавят. Забавянето на секреторните функции води до застой на панкреатичен сок; ферментите му започват да се активират още преди той да постъпи в чревния тракт. Това означава увреждане на собствената тъкан и развитие на възпалителен процес, на остър панкреатит. Ако в рамките на 6 месеца този възпалителен процес не се овладее, заболяването преминава в хронична форма.
Характерна особеност на хроничното възпаление са необратимите дегенеративни промени в паренхимната тъкан на жлезата. Паренхимът започва да се изражда във фиброзна тъкан; процесът е по-активен, ако има формирани камъни в протоците или тялото на жлезата.
Симптоми на хроничен панкреатит
Хроничният панкреатит протича с периоди на обостряне, когато се активират симптоми от рода на болка, гадене, разстройство на храносмилането. Острите периоди се редуват с етапи на ремисия – тогава пациентът се чувства добре.
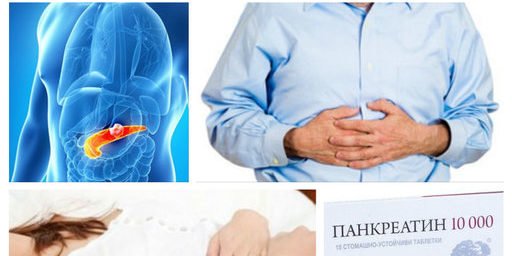
Основен симптом на хроничния панкреатит е силната болка. Локацията й зависи от това кой сегмент на панкреаса е засегнат; така болката се локализира в лявото/дясното подребрие или под лъжичката.
Обикновено болката се появява окол 40 минути след хранене, особено ако храната е била мазна или пикантна. Болката може да се усилва в легнало положение, да засяга лявата лопатка и рамото, областта на сърцето, долната част на корема. Често единственото положение, при което болката е търпима, е седналото, с наклон напред.
- Ако е засегната цялата задстомашна жлеза, болката опасва като пояс цялата горна част на корема.
- При поразена глава на панкреаса боли в дясното подребрие.
- При възпален корпус на жлезата боли под лъжичката.
- Ако е засегната опашката на панкреаса, тогава болката се локализира в лявото подребрие или вляво от пъпа.
Възпалението на панкреаса намалява продукцията на храносмилателни ферменти, затормозява се целият процес на хранене. Хроничният панкреатит причинява гадене, повръщане и оригване.
Обостряне на хроничния панкреатит
В период на обострене хроничният панкреатит развива симптомите на остър панкреатит; ето защо е най-добре в такива моменти пациентът да е под наблюдение в стационар. Възможно е симптомите да са ярко изразени или размити. Обикновено основното оплакване е от болка в горната част на корема или в дясното подребрие. Тази болка възниква както след нахранване, така и на празен стомах. Възможни са и прояви като подуване на корема, разстройство, гадене, къркорене на червата.
При преглед лекарят може да установи, че езикът на пациента е покрит с бял налеп. Констатира се също намаляване на теглото, изсъхване и лющене на кожата, поява на червени петна по кожата на корема.
Изследвания и диференциална диагностика
Как функционира задстомашната жлеза: за да се установи това се провеждат редица изследвания, като например специализиран тест с екскремент от пациента. При поражения на панкреаса в една трета от случаите се развиват нарушения на въглехидратния обмен. Правят се лабораторни изследвания на кръв и урина, рентген, ехограф, скенер.
Усложнения
Ранни усложнения от хроничен панкреатит са жълтеницата – резултат от нарушен отток на жлъчни сокове; портална хипертензия, вътрешни кръвоизливи в резултат от пробив на стомаха или черва; инфекции и последващи усложнения като абсцес, парапанкреатит, възпаление на жлъчните пътища и пр.
Усложнения от системен характер: мултиорганни патологии, функционална недостатъчност на органи и системи – бъбречна, белодробна, чернодробна. Не са изключени тежки последици от рода на енцефалопатия. С развитието на болестта могат да се развият захарен диабет, кървене от хранопровода, намаляване на теглото, злокачествени новообразувания на задстомашната жлеза.
Прогноза
Строгото спазване на диета и пълното въздържание от алкохол, изпълнението на препоръките за прием на лекарства – всичко това намалява риска от възникване на остри състояния при хроничен панкреатит. Болестта се развива по-бавно, а периодите на ремисия могат да са доста продължителни и стабилни. В този случай прогнозата е благоприятна, а качеството на живота може да е добро.
Лечение. Терапия
В повечето случаи при хроничен панкреатит лечението включва няколко метода, оказващи комплексно въздействие:
- Диета;
- Овладяване на болката;
- Възстановяване на нормалното храносмилане, неутрализиране на ферментната недостатъчност на панкреаса;
- Регенерация на тъканта на жлезата.
Профилактика на усложненията.
Изброеното представлява своеобразен стандарт в лечението на хроничен панкреатит, към който се придържат всички лекари. Има и разлики – те засягат избора на медикаменти в зависимост от индивидуалните особености на всеки пациент.
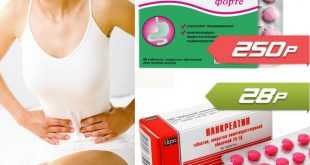
Ферменти на основата на панкреатин. Креон. Фестал
Приемът на продукти на основата на панкреатин трябва да неутрализира състоянията на дефицит, свързани с неспособността на панкреаса да произвежда необходимите ферменти.
- Креон: представлява ензимна смес, получена от свински панкреас. Приема се за улесняване на храносмилането, като формата дава възможност за усвояване в чревния тракт. Използва се при остър и хроничен панкреатит, рак на панкреаса и други болести с отражение върху функциите на панкреаса. Дневната доза се определя индивидуално – в зависимост от състоянието, възрастта, килограмите. Изчислява се в липазни единици. Цената на опаковка от 20 капсули по 25 000 единици е 13 лв.
- Фестал: композиция от храносмилателните ферменти амилаза, липаза и протеаза. Замества храносмилателните ферменти от панкреаса в условия на дефицит; приемът е 2-3 таблетки при всяко хранене. Точната доза трябва да бъде определена от лекар; цената е 4.78 лв за 20 таблетки.
Обезболяващи. Нимезулид. Волтарен
Овладяването на болката е едно от първите действи при терапия на хроничен панкреатит. Използват се обезболяващи от типа нимезулид или волтарен.
Нимезулид: нестероидно противовъзпалително от типа сулфонанилиди. Медикамент за краткотрайно облекчаване на болката.обичайна дневна доза – два пъти дневно по 100 мг след хранене.
Волтарен: нестероидно противовъзпалително за кратко симптоматично лечение. Необходимо е наблюдение за времето на терапията. Има възрастови ограничения за избора на дневна доза; медикаментът не се прилага под едногодишна възраст.
Наркотични аналгетици. Трамадол. Седалгин-Нео
Нестероидните противовъзпалителни принципно не са подходящи за бързо овладяване на боловия синдром или за попродължителна терапия. При хоспитализацията на пациента обикновено се действа чрез инфузионни вливания; в немалко случаи болката се атакува с аналгетици от рода на трамадол или седалгин нео.
- Трамадол: опиоид под формата на твърди капсули; чрез приема му се въздейства върху специфични клетки в главния или гръбначния мозък. Използва се при болки със средна и висока интензивност; дозите и продължителността на приема се определят от лекуващия.
- Седалгин нео: комбинация от парацетамол, метамизол натрий, кофеин, фенобарбитал, кодеин фосфат хемихидрат. Дава се по една таблетка до 3-4 пъти дневно; продукт за краткотрайна терапия.
Средства за борба с интоксикацията
Преодоляването на токсичните въздействия вследствие на застой на сокове и ферменти се преодолява с помощта на физиологични разтвори – вливат се венозно. Най-често се препоръчват разтворите от типа на рингер, които съдействат за възстановяване на нормалния водно-солеви баланс.
Инхибитори на протонната помпа
Те са продукти, потискащи секрецията на солна киселина или намаляващи киселинността на стомашните сокове – от типа на пантопразол. Това е начин да се балансира производството на ферменти от панкреаса.
Витаминотерапия
Витаминотерапията включва внасяне на витамини А, Е и D, както и средноверижни глицериди ; така по-пълноценно и бързо се коригира недостигът на хранителни вещества в организма.
Операция. Видове хирургически операции
https://www.lekar.bg/2018/09/25/%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82-%D1%81%D0%B8%D0%BC%D0%BF%D1%82%D0%BE%D0%BC%D0%B8-%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5/
Усложнените форми на хроничен панкреатит – с абсцеси или кисти, изискват оперативна намеса. Тя е задължителна, ако се наблюдава запушване на жлъчни протоци, некроза на панкреаса, склеротични промени или стеноза на панкреатичния сфинктер. Очевидно в такива случа медикаментозното лечение не дава резултат.
- Ето кои видове хирургични интервенции могат да се наложат при описаните състояния:
- Сфинктеротомия при увреждане на панкреатични сфинктер;
- Премахване на камъни в протоците на органа;
- Отваряне на патологични огнища – кисти, абсцеси с гноен секрет, както и дренирането им;
- Панкректомия – премахване на поразени участъци или на цялата жлеза;
- Премахване на жлъчни мехур при усложнения, свързани с главния проток на жлъчните сокове;
- Оперативно оформяне на допълнителни канали за изтичане на жлъчен сок, с цел да се облекчи натоварването на свързаните органи.
Тактика за действие по време на пристъп
Острият пристъп при хроничен панкреатит е опасно състояние, изискващо хоспитализация. Възможни са бързи усложнения с животозастрашаващ характер. Важно е овладяването на болката, която е силна и непрестанна, може да причини загуба на съзнание.
Действията в подобни случаи имат следния характер:
- На болния се осигурява пълен покой и строг режим на легло; в легнало положение кръвоснабдяването на панкреаса отслабва и болката намалява;
- Приемът на всякаква храна е забранен; гладът продължава най-малко 72 часа, за да се осигури пълен покой на панкреаса – така синтезът на ферменти се прекратява и възпалението отслабва;
- Студен компрес – използва се гумена грейка със студена вода, а не с лед; поставена върху корема, тя овладява отока и възпалението и съдейства за преодоляване на шока.
- В домашни условия, преди идването на спешната медицинска помощ, болният може да вземе но-шпа или дуспаталин; спазмолитиците помагат срещу болката. Не се дават никакви ферменти, тъй като приемът им може да усложни картината.
По принцип самолечение на хроничен панкреатит не се препоръчва. Острите състояния означават лекарски контрол и пълни изследвания, за да се прецени развитието и етапната характеристика на заболяването. За хората с хроничен панкреатит е задължително да запомнят, че при влошаване трябва да търсят медицинска помощ и да се ръководят от тройното правило за първа помощ: студ, глад и покой.
Диета
https://www.lekar.bg/2018/09/25/%D0%BE%D1%81%D1%82%D1%8A%D1%80-%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82/
Диетата е задължително условие за подкрепа на задстомашната жлеза и за поддържането на здравето й. лечебното хранене е важна част от комплексната терапия не само при остър панкреатит, но и при хроничен.
- На първо място диетата дава възможност да се игнорират факторите, които могат да провокират обостряне на хроничния панкреатит: спиртни напитки, тютюн, кафе, мазна и пържена храна, пушени деликатеси, люто и пикантно, шоколад и пр.
- Забранени са рибни, гъбени и месни бульони. Храненето е на малки порции, не повече от 300 г за един прием. Приема се нискокалорична храна, 5-6 пъти на ден. Храната трябва да е топла, но не гореща.
- Пие се слабо алкална вода; приемът на мазнини е ограничен до 60 г за денонощие; въглеводороди до 300-400 г; протеини до 120 г.
Билки за хроничен панкреатит
Народната медицина може да е в помощ при хроничен панкреатит, но само съгласувано с лекар и като част от комплексна терапия. Вижте няколко рецепти за използването на отвари и сокове при това заболяване:
- Отвара от златен мустак (Callisia fragrans). За приготвянето й вземаме лист от растението с дължина 25 см или два по 15. Нарязват се на ситно и се заливат с 0.7 л вода. Варим 15 минути на тих огън и оставяме за цял ден на престои на топло. Прецеждаме отварата; пие се по 25 мл дневно затоплена, само в периодите на ремисия.
- Измити овесени зърна се накисват за 24 часа, след което се изсушават и смилат на брашно. След това брашното се забърква с вода – сместа трябва да е с консистенция на палачинково тесто. Варим пет минути на тих огън и оставяме да престои 20 минути. Получава се кисел, който в доза една чаша приемаме всеки ден, прясно приготвен.
- Смесваме по три супени лъжици билка дяволска уста и жълт кантарион, добавяме 6 супени лъжици цвят от жълт смил. Една супена лъжица от получената смес заливаме с чаша вряща вода; слагаме капак, увиваме с дебела кърпа и оставяме за 50 минути. Прецеждаме; пие се по една супена лъжица половин час преди хранене, но не повече от три пъти дневно. Този режим се поддържа два месеца.
Лечение на обострен хроничен панкреатит
Когато възпалението се обостри, болният задължително постъпва в болница. през първите дни пациентът може да пие само слабо алкална минерална вода.
Венозно се въвеждат аналгетици и препарати, успокояващи мускулните спазми. Панкреатитът при кризи често е придружен с гадене и повръщане, затова големите загуби на течности се компенсират чрез системи с физиологични разтвори.
Лечението на хроничните форми изисква гладуване в остра фаза. Влива се и глюкоза.
Сред препоръчваните лекарства има ферменти – ако панкреатитът е хипосекреторен. При наднормена продукция на панкреатични ферменти се прилагат продукти за намаляване на секрецията. Какъв точно медикамент се взема в подобни случаи, решава само лекуващият.
Обезболяване
За да се намали болковият синдром, пациентът трябва да гладува няколко дни. След това се захранва по щадяща диета. Изключват се задължително храните, които увеличават секреторната активност на жлезата. Храненето е често, с акцент върху белтъчните храни. Порциите са малки, топли, в течно или полутечно състояние.
Намаляване на вътрешното налягане
При лечение на вътрешното налягане болката и възпалението затихват, т.е. острата фаза на панкреатита отминава. Преодоляването на застоя в каналите на панкреаса е възмоно само при разпускане на сфинктера, т.е. мускулния пръстен между главния канал и дванадесетопръстника. Спазъмът на този мускул се преодолява чрез спазмолитици от типа на но-шпа, папаверин, атропин.
Корекция на водно-електролитните разстройства
Предприема се с цел детоксикация и компенсиране на водните и електролитните загуби на организма. За целта се включват колоидни и белтъчни разтвори за инфузионни вливания. Ако панкреатитът се развива с разпад на тъкани, може да се предприеме форсирана диуреза в съчетание с инфузионна терапия. В такъв случай настъпва ускорено извеждане на токсините от организма на болния.
Антисекреторна терапия
Ферментите на панкреаса са силно токсични за самата жлеза. При панкреатит това токсично въздействие се усилва. За неутрализирането му се прилагат препарати, снижаващи секреторната активност. В съчетание с гладуването, а сетне и с диетата, това дава ефект. Прилагат се продукти от рода на контрикал и сандостатин.
Усилване на перисталтиката
Вградка към: Материал №2 за острия панкреатит
Тъй като при панкреатит се затрудняват функциите на стомаха и дванадесетопръстника, храносмилането може да се влоши. За стимулиране на перисталтиката в комплексната терапия се включват церукал, метоклопрамид. Този вид продукти не само активират перисталтиката, но и неутрализират някои симптоми като оригване, киселини, гадене и повръщане.
Лечение във фаза на ремисия
При ремисия терапията на хроничен панкреатит преследва следните цели:
- Продължаване на ремисията, предотвратяване на поредното обостряне;
- Забавяне на прогресията за болестта;
- Предотвратяване на усложнения.
Основното в лечението е щадящата диета с избягване на мазна, пържена, пикантна и солена храна. Трудните за преработване блюда, които усилват ферментативната активност на панкреаса, се изключват от менюто. То се състои предимно от протеини – нетлъсти меса и риба, киселомлечни продукти, от зърна и зеленчуци. Храната се вари или пече; препоръчително е готвенето на пара. На закуска хапвайте сложни въглеводороди – зърнени каши с мляко. На обяд задължително хапвайте лека супа и второ. Вечерята трябва да е нискокалорична – зеленчуци, нискомаслена извара. За по-добра перисталтика по време на нощната пауза лягайте, след като пийнете чаша айрян.
Симптоматично лечение
При наличието на симптоми за секреторна недостатъчност на пациента се препоръчват панкреатични ферменти под формата на добавки – фестал, панкреатин.
Ако пациентът губи килограми – в рамките на 10-15, трябва да му се въвеждат венозно разтвори с аминокиселини, белтъци, маслени емулсии; препоръчва се и витаминотерапия.
При отключване на захарен диабет се назначават перорални захаропонижаващи препарати и инсулинови инжекции.
Малко се говори за санаториално-курортното лечение на панкреатит, но то е възможност за забавяне на болестната прогресия и усложненията. Освен това пациентът с хроничен панкреатит трябва два пъти годишно да се изследва и проследява. Ако панкреатитът е в напреднала фаза, може да се налага хоспиталзация до 4 пъти годишно.
Източници:
- http://simptomy-lechenie.net/xronicheskij-pankreatit-podzheludochnoj-zhelezy/
- http://kiwka.ru/pankreatit/hronicheskii.html
- https://pankreatit.su/lechenie-khronicheskogo/
Първоначално публикувано на:25.09.2018 @ 7:04
 Лекар.БГ сайт за здраве, диети, отслабване, бременност.
Лекар.БГ сайт за здраве, диети, отслабване, бременност.
 Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на
Марта Савова е дългогодишен журналист с насоченост в областта на здравната и социалната тематика, политиката, културата и финансите.За контакт: martasavova@yandex.ru.За информацията си използва главно своите контакти в медицинските среди, сред които има професори и национални консултанти, а също и материали на