♠ Какво е Диабет тип 2 ♠ Причини ♠ Фактори на риска ♠ Разлика между тип I и тип II ♠ Подробни симптоми ♠ Изследвания ♠ Референтни стойности ♠ ТЕЛК ♠ Хипертония ♠ Продължителност на живота ♠ Клиники и специалисти
Съдържание:
- Какво е захарен диабет тип II
- Причини, условия, фактори на риска
- Разлики между ЗхД от тип I и тип II
- Подробни симптоми за ЗхД тип II
- Отзиви за лечение на диабет:
- Съвременно стандартно лечение
- Лечение с инсулин
- Основни лекарства за ЗхД тип II
- Алтернативно билколечение
- Хранене при ЗхД тип II
- Варианти на разпространени ястия
- Аюрведа
- Упражнения и физическа активност
Какво е захарен диабет тип II
Захарен диабет (ЗхД) от II-ри тип е хронично заболяване, обусловено от спад на възприемчивостта на клетките към инсулина. От него следва нарушаване на въглехидратния обмен и нарастване на количеството глюкоза, транспортираща се от кръвния поток.
ЗхД е сред най-срещаните ендокринни патологии. Проявлението му се движи от 1.5-3% от човечеството, нараствайки в индустриалните страни до 5-6%. Това се приравнява към около 200 милиона диабетици, като при това почти 90% от тях страдат от тип II. Ежегодно броят на болните расте с 6-10%. Това води до удвояването им през 10-15 години.
Като правило по-често заболяват от ЗхД тип II хората, преминали 45-48-годишна възраст. Най-голям процент с тази диагноза се наблюдава сред лицата с наднормени килограми. При тези с умерено напълняване честота на ЗхД се увеличава 4 пъти, а у тези с изразено затлъстяване – над 30 пъти.
Причини, условия, фактори на риска
ЗхД от II-я тип се определя, когато клетките не реагират на хормона инсулин по съответстващия начин. Това състояние се именува „инсулинова резистентност“ или намалена възприемчивост.
Механизмът му е обяснен подробно ТУК: Инсулинова резистентност. Симптоми и лечение чрез лекарства и диета. Хранене. Билки.
Точната причина за загубата на чувствителност към хормона и досега не е установена. Нови изследвания доказват, че водещо значение има промяната на количеството и чувствителността на рецепторите, които притежават клетките, към този хормон.
Но защо и най-вече как се стига до това положение, медицината не знае. Обаче условията, които съдействат на това изменение, са добре известни. Сред тях водещото е наднорменото тегло. Другите са:
- полова зрялост. Резистентността към инсулина се увеличава с 30% в периода на половото съзряване, заради влиянието на хормона, който се грижи за растежа.
- женски пол. Смята се, че жените са по-податливи към развиване на невъзприемчивост, отколкото мъжете.
- раса. Нечувствителността към инсулина е с 30% по-висока при афроамериканците, отколкото у представителите на другите раси.
- генетичен фактор.
 Като правило ЗхД се среща няколко пъти по-често сред роднини и членовете на едно семейство. Ако родителите – и двамата!, са с тип II, рискът да се разболее и тяхното дете в някой момент от живота му се изчислява на 100%. Ако е болен единият родител – 50%, ако са заболели сестра/ брат – 25%. Но въпреки това досега не е доказан генетичен фактор за наследяване на това заболяване.
Като правило ЗхД се среща няколко пъти по-често сред роднини и членовете на едно семейство. Ако родителите – и двамата!, са с тип II, рискът да се разболее и тяхното дете в някой момент от живота му се изчислява на 100%. Ако е болен единият родител – 50%, ако са заболели сестра/ брат – 25%. Но въпреки това досега не е доказан генетичен фактор за наследяване на това заболяване.
Фактори на риска:
- наднормено тегло;
- високо ниво на холестерина;
- повишено артериално налягане;
- наследствена предразположеност.
Други важни причини:
- естественото износване на организма: толерантността към глюкозата, с други думи – способността да се усвоява, при преимуществена част от хората намалява с възрастта. Обаче това снижение става бавно и постепенно и количеството на захарта в кръвния поток не излиза от нормата. Но при други, където стареенето се съчетава с рискови фактори, възниква диабет.
- извънредно висок прием на въглехидрати. Високото ниво на захари в кръвта изтощава задстомашната жлеза и поврежда инсулиновите рецептори на клетките във всички органи и тъкани.
- атеросклероза. Омазняването на тялото води до нарушен състав на кръвта, вдигане на количеството на холестерина, който почва да се наслагва по стените на съдовете, провокирайки атеросклероза. Съдовете, полузапушени от плаки, по-зле провеждат кислорода и хранителните субстанции към тъканите. В клетките се получава кислороден глад и те по-зле усвояват глюкозата.
Разлики между ЗхД от тип I и тип II
Има два вида на нарушението, които значимо се различават един от друг:
- Тип I – инсулинозависим. Задстомашн. жлеза не отделя изобщо или пък недостатъчно хормона инсулин, който управлява обмена на захарите. До това положение може да се е стигнало заради вирусна инфекция или автоимунна реакция, но в резултат пациентът се нуждае от регулярно въвеждане на инсулин отвън, за да се поддържат в баланс биохимичните процеси в тялото му.
- Тип II – неинсулинозависим. Задстомашн. жлеза произвежда в приемлива доза хормон, но клетките са загубили възприемчивостта си към него и не го разпознават. В резултат механизмът за обмяната на захарите се нарушава. При този случай въвеждането на инсулин отвън е безпредметно, целта е да се въздейства директно върху съдържанието на захари в кръвта. Пациентът цял живот пази режим, за да взема минимум въглехидрати, ползват се и препарати за снижаване на захарите в кръвния поток.
| Критерии | Захарен диабет Тип I | Захарен диабет Тип II |
|---|---|---|
| Възраст, в която се появава захарен диабет | Под 30 години | Над 30 години |
| Наследственост | В 4-10% от случаите | В 30% от случаите |
| Честота на разпространение | Ниска, около 10% от всички случаи на диабет | Висока, около 90% от всички случаи на диабет |
| Наличие на наднормено тегло | Не | Да |
| Време на поява на първите симптоми на болестта | Няколко седмици или месеци след началото на болестта | Няколко години след началото на болестта |
| Изразеност на първите симптоми | Остри симптоми | Незабележими, слабо изразени симптоми |
| Концентрация на инсулин в плазмата на кръвта | Много ниска | Варира: може да бъде ниска, нормална или висока |
| Наличие на антитела към b-клетките на задстомашната жлеза | Да | Не |
| Зависимост от инсулин | Да | Не |
| Лечение | Задължително с инсулин | Хранителен режим и лекарства за намаляване на кръвната захар |
| Усложнения (ретинопатия, невропатия, нефропатия) | Да | Да |
Подробни симптоми за ЗхД тип II
Диагностиката на диабета обичайно не затруднява специалистите, тъй като често пациентите стигат до тях късно, в утежнено състояние. В този момент симптомите са дотолкова изразени, че няма как да се разчетат грешно. Нерядко диабетикът бива транспортиран от линейка на Бърза помощ, бидейки в безсъзнание, в диабетична кома. Причината е, че тип II не проявява ясна симптоматика и прогресира много бавно. Установяването навреме става чрез анализи на кръвта или в случай че са забелязани ранни симптоми.
На пръв поглед основните симптоми и на двата типа ЗхД са еднакви. Болните изтърпяват:
- Отделянето на значителен обем урина. За мярка се взема над 2 литра на денонощие (полиурия);
- Жажда и сухота, усещана в устната кухина (полидипсия). Практически перманентна и ясно изразена нужда от течности;
- Постоянен глад, дори и след добро нахранване (полифагия). Загубата на тегло на първо време е незабележима, тъй като у болните поначало са налице наднормени килограми;
- Необяснимо колебание в теглото: към увеличаване и снижаване;
- Умора, бързо изтощаване, слабост;
- Главоболие, замъглено зрение;

- Кожни инфекции с бактериални и гъбични причинители. Сърбежи. Лющене на кожата. Получаване на по-силно пигментирани зони, особено на врата;
- Необяснима отпуснатост, лошо самочувствие;
- Чести простуди;
- Гнойни заболявания по кожата, циреи, трудно заздравяващи язви;
- Силно раздразване в областта на половите органи;
- Изтръпване на ръце или крака, поява на „мравучкане“;
- Прогресивно влошаващо се зрение;
По-рядко проявяващи се симптоми на диабет:
- намаляване на либидото;
- бавно заздравяване на ранички и порязвания;
- тъмни петна под мишниците, на шията, по слабините.
Изброените симптоми не се появяват в пълен комплект. Обичайно пациентът чувства глад и жажда, пие повече и по-често уринира. Има някаква незначителна сухота в устната кухина, появяват му се гнойни образувания, случва се да има проблем със зъбите, но му е трудно да свърже в едно всички – при това не особено силни, проявления.
Затова най-сигурният начин за установяване на ЗхД е провеждането на кръвни анализи.
Изследвания за ЗхД
- Тест за количеството глюкоза в кръвния поток. Мери се случайна – независима от храненето, след 8-часово гладуване и точно 2ч след нахранване. За сигурност тестът се повтаря. Поставянето на диагноза комбинира резултатите и изявените симптоми.
- Проверка на толерантността към глюкоза. Включва измерване на празен стомах, след което се поглъщат 75 г разредена глюкоза и нивото се проверява през 30 минути неколкократно до третия час. При липса на заболяване нивото се качва и спада с голяма скорост. При наличие на заболяване стойностите се качват повече и намаляват с по-ниска скорост.
- Проверка на гликиран хемоглобин – стойността е независима от поемането или не на храна, показва състоянието, което е било валидно през изминалите два до три месеца.
Рязко отслабване при диабет, симптоми: Как да разпознаем болестта
Референтни стойности
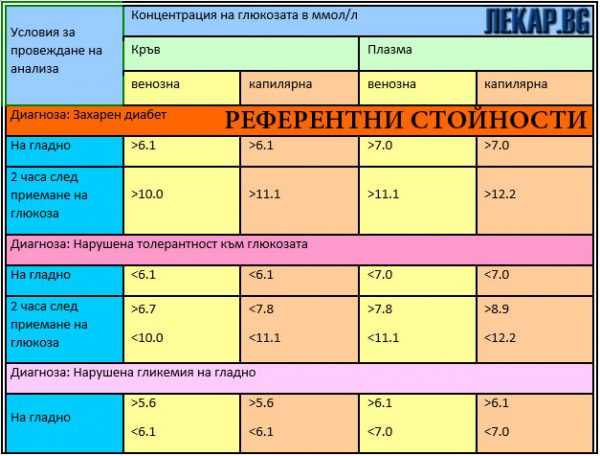
Вижте тази таблиза за референтните стойности:
Ако глюкозата в плазмата на гладно е:
- Под 6.1 ммол/л – не е налице хипергликемия, а значи няма и диабет;
- В интервала 6.1 – 7.0 ммол/л – нарушена хипергликемия на гладно;
- Над 7.0 ммол/л – предварителна диагноза ЗхД, но изисква последващо потвърждение.
Какви са стойностите за преддиабет, при гестационен диабет, какви са нормалните нива и отклоненията при деца и възрастни, вижте тук: Кръвна захар: Норма, високи и ниски стойности, апарати
Удостоверяване на ограничена трудоспособност (ТЕЛК)
ЗхД тип II-ри е патология, която намалява способността за упражняване на труд и изисква специални грижи за поддържане на страдащия в добро състояние. Затова самото поставяне на диагнозата предполага удостоверяване на снижено ниво на трудоспособност. Процентът обаче зависи от сериозността на състоянието, от изискваното лечение, от възрастта и др.фактори. Така например се дават 10%, ако ЗхД се контролира с хранителен режим и перорални медикаменти, от 30 до 50% отразяват наличието на усложнения, 50% се дава на деца.
Диабетиците с ТЕЛК получават финансово обезщетение, защита от уволнение, по-дълъг годишен отпуск, облекчения при данъците, безплатни винетки и други. Обхватът и размерът са в зависимост от конкретния случай.
Диабет и хипертония
Хипертонията е дотолкова високо артериално налягане, при което лечебните мероприятия оказват на пациента ползи, които са малко над нежеланите ефекти. Ако налягането е 140/90 и нагоре, е нужно лечение. При диабет от двата типа пределната граница е 130/85. При превишение на тези стойности, са нужни мерки за понижението му.
Хипертонията, съчетана със ЗхД, е особено опасна. Защо?
- рискът от фатален инфаркт се вдига 3-5 пъти;
- рискът от инсулт се вдига 3-4 пъти;
- рискът от слепота се вдига 10-20 пъти;
- рискът от бъбречна недостатъчност – 20-25 пъти;
- рискът от гангрена и ампутация на крака – 20 пъти.
В същото време високото налягане не е толкова сложно да се държи в норма, ако измененията в бъбреците не са напреднали прекалено много. При тип II обаче хипертонията се развива малко по-рано от нарушенията в обмена на въглехидратите и на самия диабет. Тя е един от елементите на метаболитния синдром, който се явява предшественик на ЗхД тип II.
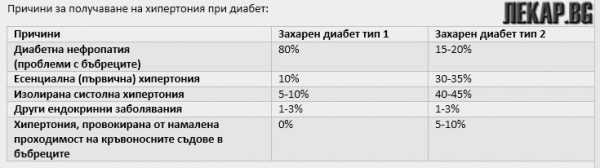
| Причини за получаване на хипертония при диабет: | ||
|---|---|---|
| Причини | Захарен диабет тип I | Захарен диабет тип II |
| Диабетна нефропатия (проблеми с бъбреците) | 80% | 15-20% |
| Eсенциална (първична) хипертония | 10% | 30-35% |
| Изолирана систолна хипертония | 5-10% | 40-45% |
| Други ендокринни заболявания | 1-3% | 1-3% |
| Хипертония, провокирана от намалена проходимост на кръвоносните съдове в бъбреците | 0% | 5-10% |
Хиперинсулинемията е прекомерно концентриране на инсулина, постъпващ в кръвния поток. Тя възниква в резултат от инсулиновата резистентност. Ако на задстом. жлеза й се налага да изработва извънредно високо количество инсулин, тя усилено се износва. Когато с годините тя представа да се справя, захарите в кръвта се повишават и възниква ЗхД тип II.
По какъв начин хиперинсуленимията повишава кръвното налягане:
- активизира симпатиковата нервна система;
- бъбреците по-зле извеждат с урината натрий и течности;
- натрий и калций се натрупват вътре в клетките;
- излишъкът на инсулин способства задръстването на кръвоносните съдове, заради което се снижава тяхната еластичност.
При ЗхД се нарушава естественият денонощен ритъм на колебание на артериалното налягане. В норма налягането е 10-20% по-ниско в утренните часове и през нощта, докато се спи. ЗхД води до това, че у много хипертоници нощното налягане не се снижава. Нещо повече – съчетанието на двете диагнози често е причина за вдигане на налягането над нивото му през деня. Вследствие от това се нарушава способността на съдовете да регулират своя тонус. Изводът е, че при комбинация на двете диагнози е потребно да се правят не само разови мерения на кръвното, но и 24-часов мониторинг. Той се провежда със специален уред и помага да се коригират лекарствата, които се дават за контрол върху налягането.
До какво ниво да се снижи налягането при диабет?
 Съчетанието на хипертония и ЗхД създава много висока заплаха от сърдечно-съдови усложнения. Заради това се препоръчва снижаване до 140/90 в първите четири седмици. Ако пациентът добре реагира на избраните лекарства, в последващите седмици той ще се постарае да снизи стойностите до 130/80. Ако не ги понася добре, се забавя процесът и той се дели на няколко етапа. На всеки етап налягането се снижава с 10-15% за период от 3-4 седмици, а когато пациентът се адаптира, дозата лекарство се вдига.
Съчетанието на хипертония и ЗхД създава много висока заплаха от сърдечно-съдови усложнения. Заради това се препоръчва снижаване до 140/90 в първите четири седмици. Ако пациентът добре реагира на избраните лекарства, в последващите седмици той ще се постарае да снизи стойностите до 130/80. Ако не ги понася добре, се забавя процесът и той се дели на няколко етапа. На всеки етап налягането се снижава с 10-15% за период от 3-4 седмици, а когато пациентът се адаптира, дозата лекарство се вдига.
Продължителност на живота
Прогнозата за продължителност на живота при страдащите от ЗхД тип II зависи от степента на контрол върху страданието, както и от пола, възрастта и получилите се усложнения. Друг маркер е пушенето. Например очакваната продължителност при 55-годишна пушачка с 5-годишен срок на диабет и 180 кръвно налягане, с ниво на холестерин 8 и HbA1c 10% се изчислява на 13 години. При мъж на същата възраст, но непушач, с налягане 120, холестерин – 4 и HbA1c 6% се изчислява на 22 години. За прогнозата са изработени подробни таблици.
Съвременно стандартно лечение
Клиники и специалисти
Диабетът се лекува в клиники по ендокринология. Такива съществуват към всички големи здравни заведения в страната. Към Медицинския университет в столицата съществува специализирана болница на името на академик Иван Пенчев, в която е обособена клиника по диабетология.
Ефективна стратегия за лечение
Ефективната стратегия за ЗхД тип II се състои от четири нива:
- 1 ниво: ниско-въглехидратен режим
- 2 ниво: ниско-въглехидратен режим плюс физическа активност за удоволствие
- 3 ниво: ниско-въглехидратен режим плюс физическа активност плюс таблетки за вдигане на възприемчивостта към инсулина
- 4 ниво (при сложни и задълбочени случаи): ниско-въглехидратна диета плюс физически натоварвания плюс въвеждане на инсулин в съчетание с таблетки за диабет или без такива.
Лечение с инсулин
Ако ниско-въглехидратният режим не понижи захарите в кръвния поток в достатъчна степен, се превключва на второ ниво. Ако и то не компенсира в пълна степен диабета, се минава на трето, тоест се добавят и медикаменти. Инсулин се предвижда само на последно ниво и то толкова, колкото да доведе количеството захари в норма. При това старателно се продължава с контрола върху приеманите въглехидрати. Ако диабетикът прилежно съблюдава правилно хранене и спортува с удоволствие, то обичайно са нужни неголеми дози инсулин.
Основни лекарства за ЗхД тип II
- Таблетки, които повишават възприемчивостта на клетките към въздействието на инсулина;
- Препарати, които стимулират задстомашната жлеза да синтезира повече инсулин;
- Нови лекарства, въведени от средата на 2000-та година.
В групата влизат препарати, чийто способ на действие е различен и е безпредметно да се обединят. Това са две групи с инкретинова активност и хапчета глюкобай (акарбоза), които блокират всмукването на глюкоза в храносмилателния тракт. Те често предизвикват разстройване на храносмилането и главното – няма никакъв смисъл от тях, ако не се съблюдава нисък въглехидратен прием.
| Таблица на неинсулиновите лекарствени препарати за лечение на ЗхД тип II | ||
|---|---|---|
| Група препарати | Международно название | Търговско название |
| Сулфанилурейни | Глибенкламид микронизиран | Глибенкламид, Манинил |
| Сулфанилурейни | Глибенкламид немикронизиран | Манинил, Глибенкламид |
| Сулфанилурейни | Гликлазид | Диапрел MR, Диабрезид, Глиазид, Глика, Диаб, Диапрел, Екозид, Мадрас, Нормодиаб |
| Сулфанилурейни | Глимепирид | Амарил, Глипер, Лимерал, Неоглим |
| Сулфанилурейни | Гликвидон | Глюренорм |
| Сулфанилурейни | Глипизид | Антидиаб, Глюкопрес, Минидиаб, Глипизид, Глюкотрол XL |
| Глиниди (меглитиниди) | Репаглинид | Репаглидин Акорд, Неоглинид, Индорин, Ново Норм |
| Глиниди (меглитиниди) | Натеглинид | Старликс |
| Бигваниди | Метформин | Метформин, Метфодиаб, Метфогама,Глюкофаж, Неоформин, Нормаглик, Сиофор, Софамет |
| Тиазолидинедиони | Пиоглитазон | Пиоглитазон Акорд, Пизона, Лиспецип |
| Рецепторни антагонисти на глюкагоно-подобния пептид-1 | Ексенатид | Байета инжекционен разтвор |
| Рецепторни антагонисти на глюкагоно-подобния пептид-1 | Лираглутид | Виктоза инжекционен разтвор |
| Инхибитори на дипептидил пептидаза 4 | Ситаглиптин | Янувия |
| Инхибитори на дипептидил пептидаза 4 | Вилдаглиптин | Галвус |
| Инхибитори на дипептидил пептидаза 4 | Саксаглиптин | Онглиза |
| Инхибитори на дипептидил пептидаза 4 | Линаглиптин | Тражента, Джендатуето |
| Алфа глюкозидазни инхибитори | Акарбоза | Глюкобай, Ароба |
| Комбинирани препарати | Глибенкамид + метформин | Глибомет, Глюконорм |
| Комбинирани препарати | Гликлазид + метформин | Не се продава у нас |
| Комбинирани препарати | Глимепирид + метформин | Амарил М |
| Комбинирани препарати | Глипизид + метформин | Не се продава у нас |
| Комбинирани препарати | Вилдаглиптин + метформин | Не се продава у нас |
| Комбинирани препарати | Ситаглиптин + метформин | Янумет |
| Комбинирани препарати | Саксаглиптин + метформин | Комбоглайз Пролонг |
Метформин (Metformin)
Метформин е въведен в клиничната практика за лечение за ЗхД тип II през 1957 г в Европа и 1995 г в САЩ. Към днешния момент то е най-назначаваното орално захароснижаващо средство в почти всички страни.
Механизмът му е достатъчно добре изучен. Твърдо е установено, че метформин не влияе на секрецията на инсулин, а оказва екстрапанкреатично действие.
Той предизвиква:
- намаляване на всмукването на въглехидрати в червата;
- повишаване на превръщането на глюкозата в лактат в храносмилателния тракт;
- усилване на съединяването на инсулина с рецепторите;
- усилено транспортиране на глюкозата през мембраната в мускулите;
- снижение на нивото на триглицеридите и липопротеините с ниска плътност;
- повишение на съдържанието на липопротеини с висока плътност;
- експресия на глюкозния транспортер ГЛУТ 1;
- транслокация на ГЛУТ 1 и ГЛУТ 4 от плазмената мембрана към повърхностната мембрана в мускулите;
- снижение на глюконеогенезата;
- снижение на гликогенолизата.
Основният механизъм на активността на метфомин е насочен към преодоляване на резистентността на периферните тъкани към инсулина, като особено това касае мускулните и чернодробните тъкани. Той повишава пропускливостта на плазмените мембрани, докато снижаването на тази функция предизвиква усложнения.
Употребяването на метформин при болни със затлъстяване намалява риска от следните усложнения:
- съдови – с 32%;
- смъртност от диабет – с 42%;
- обща смъртност – с 36%;
- инфаркт на миокарда – с 39%.
Лечението с метформин следва да започне незабавно от момента на установяване на диагнозата, комбинирано с мерки по промяна на ежедневните навици. Когато не се постига целевото количество на глюкозата, обикновено е свързано със следните фактори:
- неефективни мерки за снижаване на теглото;
- повторно напълняване;
- прогресиране на патологията;
- съчетание от изброените фактори.
При част от болните се отбелязва непоносимост към препарата – по данни на разни автори от 10 до 20%. Освен това има ясни противопоказания за изписването на метформин:
- остри/ хронични патологии, умеещи да провокират тъканна хипоксия (недостиг на кислород, който стига до тъканите). Например сърдечна и белодробна недостатъчност, инфаркт на миокарда, шок;
- чернодробна недостатъчност;
- остро алкохолно отравяне и/или пристрастяване към спиртни напитки;
- бъбречна недостатъчност или нарушение на функциите на бъбреците (креатининов клирънс < 60 мл/мин);
- остри състояния, нарушаващи функциите на бъбреците – обезводняване, остра инфекция, шок, вътресъдово въвеждане на рентгеноконтрастни вещества;
- лактация;
- повишена чувствителност към метформин или съставките му;
- диабетна кетоацидоза, диабетна прекома.
Редица нарочни изследвания обаче на доказали, че терапията с метформин се свързва с най-малък риск от развиване на рак.
 Усъвършенстваните препарати на основата на метформин са разработени на базата на продължително освобождаване на активната съставка. При тях усвояването не се променя в зависимост от приемането на храна, не се наблюдава акумулиране при многократен прием. Един от тези препарати – Глюкофаж Лонг (който засега не се продава в България), се приема еднократно по време на закуска, заедно с храната.
Усъвършенстваните препарати на основата на метформин са разработени на базата на продължително освобождаване на активната съставка. При тях усвояването не се променя в зависимост от приемането на храна, не се наблюдава акумулиране при многократен прием. Един от тези препарати – Глюкофаж Лонг (който засега не се продава в България), се приема еднократно по време на закуска, заедно с храната.
Обичайната стартова доза е в количество от 500 мг. Препаратът е подходящ както за монотерапия, така и за съчетаване с други медикаменти. Максималната пределна доза за деня е 2000 мг. В някои страни препаратът се продава в разфасовки по 500, 750 и 1000 мг, в други – само по 500 мг. Клиничните изследвания върху този тип лекарства продължават.
Новите лекарства
Новите лекарства против диабет са инхибиторите на ензима дипептидил пептидаза 4 и рецепторни антагонисти на глюкагоно-подобния пептид-1. Теоретично, те са предназначени за снижение на количеството захари в кръвта след храна при ЗхД тип II. На практика обаче оказват в пъти по-слабо възействие върху захарите в сравнение с метформин.
Инхибиторите на ензима дипептидил пептидаза 4 – Галвус, Янувия и Онглиза, по снижение на захарите след храна при ЗхД тип II имат възможността да допълнят действието на метформин. Едно от тези средства може да се приложи в качеството на трето лекарство, ако метформин плюс

пиоглитазон помагат недостатъчно.
Самите медикаменти стимулират секрецията на инсулин и снижават тази на глюкагон, което в комбинация води до снижаване на количеството глюкоза в кръвния поток. Тяхно преимущество е, че се понасят прилично и има сравнително нисък риск да се стигне до прекалено ниски нива – хипогликемия. Другото голямо преимущество е, че не се отразяват върху теглото.
Рецепторните антагонисти на глюкагоно-подобния пептид-1 – препаратите Виктоза и Байета, са интересни не с това, че малко снижават захарите, а с това, че добре спомагат за контролиране на апетита, особено Виктоза. Това са действени способи за лечение на зависимости от хранителни въглехидрати. И двата препарата са инжекционни. Когато те се комбинират с ниско-въглехидратен режим, болните много по-малко страдат от пристъпи на глад до прояви на лакомия и преяждане. Причината е, че ускоряват настъпването на усещането за ситост. Благодарение на това контролирането на диабета сериозно се подобрява.
Хранителни добавки
При всички ендокринни заболявания храненето има два приложими аспекта:
- Обезпечава попълването на недостигащите питателни и био активни вещества, необходими за клетките, хормоналните и другите системи.
- Храненето на симптоматично ниво оказва меко регулиращо действие върху органите с вътрешна секреция.
Клиничното проявление на диабета е свързано с пълния или частичен недостиг на инсулин, така че при него лошо се усвояват различни хранителни компоненти, преди всичко глюкоза. Хранит.добавки и фитотерапията се ползват за поддръжка на оптимално ниво на глюкоза в кръвния поток, за повишение на секретиращата активност на β-клетките на задстом. жлеза и за баланс на обменните активности в тъканите.
Затова мерките се взимат в следните посоки:
1. Изключване на захарта
 Вместо захар се въвеждат в менюто синтетични заместители. Най-подходящо е да се заложи на натурални изделия от растителен произход като Стевия. Регулярното й ползване снижава съдържанието на глюкоза и холестерин, усъвършенства действието на черния дроб и на задстомашната жлеза.
Вместо захар се въвеждат в менюто синтетични заместители. Най-подходящо е да се заложи на натурални изделия от растителен произход като Стевия. Регулярното й ползване снижава съдържанието на глюкоза и холестерин, усъвършенства действието на черния дроб и на задстомашната жлеза.
2. Растителни влакна и естествени сорбенти
Положително влияние на количеството на глюкозата оказват добавки с влакнеста структура, което бавно се движи през червата и създава усещане за ситост, свързва се с глюкозата и предотвратява образуването на полизахариди.
3. Микроелементи
На първо място – цинк, нужен за дейността на антиоксидантните ферменти. Той влияе положително на функцията на задстомашната жлеза и участва в синтезирането на инсулин. Подобен ефект осигурява друг важен микроелемент – хром.
4. Добавки със захароснижаващ ефект
 Към момента на фармацевтичния пазар са пуснати внушително количество добавки на основата на растения с хипогликемична активност. Те включват в себе си екстракти от листа и филизи на боровинки, ягоди, горска ягода, зелен фасул, дафинов лист, коприва и други. Проведени изследвания са доказали ефекта върху намаляване на съдържанието на захари в кръвта на екстрактите от лук, чесън, корен женшен, елеутерокок и и прочее.
Към момента на фармацевтичния пазар са пуснати внушително количество добавки на основата на растения с хипогликемична активност. Те включват в себе си екстракти от листа и филизи на боровинки, ягоди, горска ягода, зелен фасул, дафинов лист, коприва и други. Проведени изследвания са доказали ефекта върху намаляване на съдържанието на захари в кръвта на екстрактите от лук, чесън, корен женшен, елеутерокок и и прочее.
Сред екзотичните растения в този списък за отбелязване са Гимнема Силвестър и Камбоджанска гарциния. Екстрактите им намаляват потребността на организма от глюкоза и потискат нейното резорбиране в червата. Научните разработки са показали, че активното вещество на Гимнема Силвестър способства за възстановяването на активността на секреторния апарат на задстомашната жлеза.
Добри резултати у болните от ЗхД са получени с приема на люцерна. Това растение е известно със своите антибактериални, имуномодулиращи и ранозаздравяващи свойство. Затова то е особено актуално при развиването на такива съпътстващи патологии като диабетно стъпало. Освен това алкалидите в люцерната намаляват захарите в кръвта, а влакната й имат абсорбиращи свойства.
5. Добавки срещу усложнения от ЗхД
За профилактика и за изцеляването на диабетни ангиопатии и полиневропатии, поразяващи не само долните крайници, но и вътрешните органи, е от полза да се прилагат ангиопротекторни добавки: екстракти от растения като гинко билоба, грозде – семки, готу кола. Голямо значение имат добавките с антиоксидантна активност като биофлавоноидите, Е и С-витамините.Голямо значение имат добавките с антиоксидантна активност като биофлавоноидите, Е и С-витамините.
Положително влияние върху обменните процеси оказват аминокиселините, преди всичко L-глутамина, аланина и карнитина.
От гледна точка на оптимизацията на обмена на веществата при всички ендокринни патологии, в това число и диабет, е полезен приемът на В-витамините, които са въвлечени в механизма на регулация на метаболитните процеси. Освен това те оказват позитивно влияние върху централната и периферната нервни системи.
6. Добавки за имунитета
Комплексната корекция на ЗхД е невъзможна без укрепването на имунната система. В този контекст диетолозите препоръчват пчелни продукти, съдържащи цветен прашец и особено – пчелното млечице. Разбира се, те се прилагат при отсъствие на алергичен отговор към този тип продукти.
Как се приемат добавки при диабет?
Ефективността на добавките зависи не толкова от техния избор, колкото от правилното им примане – преди или след хранене, сезонност и така нататък. Например за намаляване на усвояването на глюкоза добавките, съдържащи фибри и влакна, се приемат заедно с храната. Най-доброто време за прием на ентеросорбенти е 1- 1,5 ч преди нахранване. Те не се препоръчват заедно с други препарати. Аминокиселинните комплекси се поемат трийсетина минутки преди ядене, а витаминно-минералните се усвояват най-добре, ако се комбинират с ястия, които съдържат минимално белтъчини и мазнини.
Алтернативно билколечение
Въпреки че ЗхД се причислява към нелечимите патологии, народната медицина предлага редица способи за контролиране и забавяне на прогресирането му. На водещата позиция сред всичките средства стои канелата.
Канела
Доказано е, че канелата не само стабилизира съдържащата се глюкоза в кръвния поток, но и съществено подобрява състоянието на болния, благодарение на своя неподражаем състав. С какво е полезна тя за диабетика? Всичките й лечебни сили са обусловени от химическия състав – феноли, разни витамини, алдехиди и етерично масло. Те вземат непосредствено участие в процесите, които стабилизират и поддържат глюкозата в кръвта на нормално ниво. Подправката се преобразува в инсулиноподобен агент, свойствата на който уникално вдигат въздействието на инсулина.
Установено е, че при ЗхД канелата чрез редовно и дозирано прилагане постига следното:
- понижение на захарите в кръвта;
- нормализация на обменните процеси;
- бързо и безболезнено отслабване;
- подобрява мозъчната дейност;
- стабилизира артериалното налягане;
- способства снижение на холестерина;
- помага за изкарване на шлаки и токсини и др.
Как се приема канела при ЗхД?
Универсални рецепти няма. Тя се съчетава с храни в качеството на подправка. Лечението обаче е по-ефективно, щом се използват екстракти. Във всеки случай е от полза да се приложат следните условия:
- курсът на лечение започва с неголяма доза – 1 г или ¼ чаена лъж;
- дозата постепенно се вдига с по 1 г на седмица докато общото количество за деня достигне 7 г. Тази норма не се превишава;
- цялата разчетена за деня доза не се взема на едно хранене, а се разпределя;
- ако се слага като подправка, тя се пуска в храната непосредствено преди консумация.
Рецепти:
- Мед и канела, смесени в пропорции 2:1. Около една ч.лъж. – 6 г канела, се залива с кипната вода и отлежава към трийсет минутки. После в течността се пускат две от същите лъжици мед и лекарството се оставя до сутринта да се изстудява. Половината се пие след събуждане, а остатъкът – преди сън.
- Канела с кис.мляко. 3 г канела – около половин лъжичка, се пускат в чаша кисело мляко. Чакат се двайсетина минутки и се изяжда. Курсът е 10-дневен, поема се сутринта преди всичко останало и вечер преди спане.
- Канелата си отива с ябълки и извара.
Цикория
Синята жлъчка, както още се нарича, има качествата да бъде неотменима част от менюто на диабетиците. Пектинът в състава му подобрява обмена на веществата, извежда токсините, снижава холестерина, оздравява микрофлората на червата. Но най-главното за диабетиците е, че включва инулин – сладък на вкус, без да има захар.
Полезни свойства: положително действа върху нервната, имунната, сърдечната, съдовата системи. Прилича на кафе, но без кофеин, затова е подходящо при главоболие, повишено налягане, безсъние, неврастении. Съдоразширяващо, противовъзпалително, успокояващо средство.
Голямата полза от цикорията е върху телесното тегло – съществен фактор при ЗхД. Веществата му подпомагат бързото насищане, затова се включва в редица формули за снижаване на килограмите.
Противопоказания: в зависимост са от дозата, в която се взема. Препоръчваната доза е по чаша на ден, като по-голямо количество вече носи вреди.
Не се използва при:
- някои проблеми с храносмилането;
- нервно-психологични разстройства, при стрес;
- болести на съдовете и сърцето;
- индивидуална непоносимост и алергични прояви като кашлица, астма, бронхит и други.
Рецепти за снижаване на теглото
- Размесете 2 лъжички млени корени цикория в 1 л вода и сварете настойката на слабичък огън към десетина минутки. Вземайте по половин чаша от отварата 30 минутки преди ядене, два-три пъти в денонощието. Курсът е с продължителност до 2 седмици, следва почивка.
Корените от растението се заменят с разтворим прах за удобство. В такъв случай се спазва дозировката върху етикета. - Размийте в 0.5 л вода лъжичка смлени корени, кипнете за 10 минутки. После си почива към трийсет минутки и се пийва вместо чай и кафе. Най-добро време за прием – преди ядене. Води до насищане и следователно – до поемането на по-малко количество храна.
- Лекарствен сбор с боровинка: 2 лъжички сушени корени цикория, репей и ленено семе се смесват със седем лъжички листа от боровинка. От сборът се отделят три лъжички – това е еднократната доза, която се сварява в 0.5 л кипната вода. Оставя се за 10-12 часа на затъмнено. Отделят се билките и се приема на гладно – примерно сутрин и вечер.
Рецепти за снижение на кръвната захар
- Цикория и чай от шипка: смесете по 3 лъжици цикория, шипка и овчарска торбичка и хвойна. Добавете 2 лъжици мента. От получения сбор се вземат по 2 лъжици и се заливат с 0.3 л кипната вода. Прелива се в термос или нещо друго за 2 до 3 ч., преди пиене се премахват билките. Пие се през целия ден, между храненията.
- Цикория с мляко: сипете в 1000 мл кипната вода лъжичка разстворима цикория, добавете мляко и мед на вкус. Друг вариант: в чаша сгорещено мляко пуснете четвърт лъжичка прахообразна цикория и 2 лъжички мед.
Още за цикорията вижте ТУК: Всичко за великата билка цикория (синя жлъчка)! Кафе от нея. Чай. Ползи. За отслабване и др.
Джинджифил
Полезните свойства на джинджифила при ЗхД се определят от това, че удивителното растение освен 400 плодотворни вещества, съдържа в състава си целият комплекс от незаменими аминокиселини, които постъпват в тялото само с храната. Затова джинджифилът се явява катализатор на всички обменни процеси, подобрявайки усвояването на храната.
Сокът от растението снижава “лошия” холестерин, регулира мазнинните отлагания и директно снижава количеството на захарите в кръвта. В корените му има редица витамини и микроелементи, които са от извънредна важност при ЗхД. Помага за контрол над теглото.
Най от полза е да се употребява под формата на свеж сок и чай.
Важно!!! Джинджифилът се ползва само от тези, които не приемат захароснижаващи препарати, а успяват да контролират този показател единствено чрез хранителен режим. Съчетанието на лекарства и джинджифил ще усили действието в посока снижаване на количеството на глюкозата и да се стигне до опасно ниски нива – хипогликемия.
 При предозиране на джинджифил може да се появи гадене, диария, повръщане, алергичен отговор.
При предозиране на джинджифил може да се появи гадене, диария, повръщане, алергичен отговор.
Да се взема предвид и това, че корените джинджифил в супермаркетите са обработени с химикали, за да се увеличи трайността им. За да се предотврати евентуално токсично въздействие, корените се мият и киснат във вода около час преди употреба.
Джинджифилът понижава артериалното налягане и учестява сърцебиенето, затова не бива да се злоупотребява с него от страна на страдащи от хипертония и сериозни сърдечни болести. Тъй като той има сгряващи свойства, не се пие при висока температура.
Рецепти за ЗхД:
1. Чай от джинджифил: почистете късче корен, накиснете го за час в хладка водичка, след което го минете през ренде. Пуснете късчетата в термос и залейте с кипнала вода. Вземайте половин час преди трите хранения, добавяйки го към традиционен или билков чай.
2. Сок от джинджифил: минете корените през ренде, след което прецедете през марля. Сокът се взема два пъти в деня, като количеството не бива да превишава 1/8 част от чаената лъжица.
Други природни средства
Десетки растения и естествени продукти имат свойства, подпомагащи контрола на многообразните проявления на ЗхД. Действените сред тях са индришето, прополиса, лука, елдата, тученицата, черната боровинка и още, и още. 20+ билки и храни-лекове за ЗхД прочетете подробно тук:
Диабет. Чимен и др. 20+ билки, лекарства и храни за лечението му. Тип 1 и тип 2
Хранене при ЗхД тип II
 Задължителен, значим компонент от лечението на ЗхД е храненето и съобразеният със спецификата стил на живот. В много случаи само съблюдаването на правилно поемане на храни е достатъчно да се държи под контрол дозата на захарите, находящи се в кръвния поток, без ползването на медикаменти.
Задължителен, значим компонент от лечението на ЗхД е храненето и съобразеният със спецификата стил на живот. В много случаи само съблюдаването на правилно поемане на храни е достатъчно да се държи под контрол дозата на захарите, находящи се в кръвния поток, без ползването на медикаменти.
Целта на храненето на диабетика е нормализация на обменните процеси. Равномерното постъпление на въглехидрати се явява най-важният фактор. Контролирането му не е стихиен процес, а предмет на внимателно следене на съдържанието на храните и въздържането на вредните от тях. Най-важното условие за приучването към правилно хранене е въвеждането на дневник. В него се описват продуктите, поети в течение на деня, тяхната калоричност и количество. Воденето на дневник само по себе си обучава страдащия как да се храни оптимално, тъй като няма специалист, до който да се допитва във всеки момент.
Първоначално за съставянето на рамките на храненето помага ендокринолога. Той определя енергийната стойност на храната, необходима на конкретния човек, отчитайки възраст, пол, ниво на физическа активност, тегло и прогресиране на заболяването. Енергийната стойност се измерва в килокалории. Средните норми за възрастни пациенти със ЗхД за денонощие се определят на килограм тегло и са 20-26 ккал/кг за жените и 25-30 ккал/кг за мъжете.
Основни принципи

- Ограничено поемане на въглехидрати. Напълно се изключват захарта, шоколада, бонбоните, сладкишите, сладоледът, плодовите сладка.
- Режим на приемане на храна: 5 или 6-кратно в денонощие.
- Поемане на достатъчно витамини.
- Подбор на нискокалорична храна.
- Задължително приемане на мляко и ястия с млечни продукти.
Какво е „хлебна единица“
За да се подпомогне определянето с точност на дневния калориен прием, диетолозите изпозват термина „хлебна единица“, всяка от които съответства на 12 или 15 г въглехидрати (според различни източници). Когато на пациента е посочено да се храни в рамките на 18 или 26 хлебни е-ци – това е приблизителната потребност на възрастен човек, тогава той брои всички приемани за деня въглехидрати. В помощ на диабетиците има готови таблици с превърнати стойности в хлебни единици. Ето част от подобна класификация:
| Хранителен продукт | Количество в грама |
|---|---|
| Моркови | 150 |
| Грах | 25 |
| Стар фасул | 25 |
| Зелен фасул | 100 |
| Ряпа | 120 |
| Малини | 340 |
| Ягоди | 300 |
| Пъпеш | 250 |
| Сини сливи | 120 |
| Вишни | 160 |
| Картофи | 60 |
| Ориз | 15 |
| Овесени ядки | 20 |
| Нишесте | 15 |
| Бяло брашно | 15 |
| Бял хляб | 20 |
| Кисело мляко | 300 |
| Бяла захар | 12 |
По същата схема на изчисление се заместват храните. Диабетикът избира дали да изяде 30г картофи, 100г масло, 10г хляб или 30 г банани, 60 г плодове като ябълки, сливи, череши, 30 г ядки, 59 г грах или 12 г варени моркови.
Хлебните единици се разхвърлят през деня така:
- На основните хранения: по 3-5 на брой
- На междинните хранения: по 1-2 на брой
Диабетикът записва хлебните единици на всички продукти, които обича и присъстват в менюто му. По този начин ще свикне да съставя дневния си разчет. Месата и рибата не съдържат въглехидрати и не се водят на отчет. Тяхното количество за деня е според вкуса и желанието.
Забранени храни: освен сладките, сериозно се ограничават пикантните, пържените, солените, мазните блюда.
Общи принципи на храненето при ЗхД тип II
Калории – при ръст от 160-175 см са нужни 1600-2500 ккал на ден в зависимост от физическата активност. Ако диабетикът е със затлъстяване, калориите се намаляват до 10-15 на килограм от конкретното тегло.
Качество на храната:
- белтъчините съставляват 20%. Нормално са нужни 60-80 г белтъчини, за диабетика – 40-50 г.
- мазнините съставляват 30%, от тях 10% животински и 90% растителни масла.
- въглехидратите съставляват 50-60%: всички зеленчуци, по-премерено картофи, някои плодове, мляко, ръжен хляб.
Взаимозаменяемост на храните – важен принцип в режима на диабетика е разнообразието, използването на разни комбинации и нееднотипни продукти. Удобно е да се въведат млечни, зеленчукови, месни и рибни дни.
Избор на въглехидрати с високо съдържание на фибри
| Храни, които се избягват | Заменете със следния продукт |
|---|---|
| Бял ориз | Кафяв ориз |
| Картофи | Карфиол |
| Обикновени макарони | Пълнозърнести макарони |
| Бял хляб | Ръжен, пълнозърнест хляб |
| Зърнени култури | Пълнозърнести зърнени култури |
| Корнфлейкс | Трици |

Меню, изготвено като пример:
ПОНЕДЕЛНИК
Закуска: Черен хляб с извара или овесени ядки.
Обед: Супа от разни зеленчуци, месо с малко картофи, 100 г ябълка.
Вечеря: Риба, придружена със салата.
Втора вечеря: Кис. мляко – 100 г.
ВТОРНИК
Закуска: Овесена каша без захар или омлет, чай с мляко.

Обед: Супа със зеленчуци и месо, варено месо с кисело зеле, плод.
Вечеря: Риба с някаква салата.
Втора вечеря: Кис. мляко – 100 г.
СРЯДА
Закуска: Запеканка с извара или варено яйце, чай.
Обед: Вегетарианска супа, пиле с малко ориз, плод.
Вечеря: Постно кисело зеле.
Втора вечеря: Кис. мляко – 100 г.
ЧЕТВЪРТЪК
Закуска: Диетично хлебче с обезсолено сирене, чай.
Обед: Риба с варени картофи – 150 г, 100 г ябълка.
Вечеря: Крем супа от карфиол или пълнозърнести макарони, 100 г ябълка.
Втора вечеря: Кис. мляко – 100 г.
ПЕТЪК
Закуска: Ръжен хляб с извара, чай.
Обед: Тиквички огретен, печено месо, плод.
Вечеря: Риба със зеленчуци или гъби със зеленчуци.
Втора вечеря: Кис. мляко – 100 г.
СЪБОТА
Закуска: Овесени ядки, чай.

Обед: Зеленчукова супа, печена риба, плод.
Вечеря: Запеканка с моркови и извара или зеленчуци на фурна.
Втора вечеря: Кис. мляко – 100 г.
НЕДЕЛЯ
Закуска: Пълнозърнест хляб, запечен с яйце и сирене, чай.
Обед: Фасул, печено месо, плодове.
Вечеря: Пържола със зеленчуци или риба консерва със салата.
Втора вечеря: Кис. мляко – 100 г.
Може ли алкохол?
 Това е едва ли не най-популярният въпрос, който задават диабетиците. Но отговорът зависи от конкретния пациент, състоянието му, предписаните лекарства, доколко добре контролира въглехидратите, които приема. Като цяло алкохолът при ЗхД не е табу, но изисква отново сериозно смятане.
Това е едва ли не най-популярният въпрос, който задават диабетиците. Но отговорът зависи от конкретния пациент, състоянието му, предписаните лекарства, доколко добре контролира въглехидратите, които приема. Като цяло алкохолът при ЗхД не е табу, но изисква отново сериозно смятане.
Има изследване, чиито предварителни резултати показват, че алкохолът в неголеми количества помага за стабилизиране на нивото на захарите в кръвта. Проучването е обхванало 38 500 диабетици и засякло, че които редовно и в умерени количества приемат алкохол, нивото на HbА1c е с 0,5 % по-ниско, отколкото у въздържателите. Друга разработка върху свързаността на диабета с алкохола установява, че сред пиещите редовно, патологията се среща с 33–56% по-малко.
За умерена употреба се приема 1 до 2 пъти в деня за мъжете и твърдо 1 доза за жените, а чрезмерната (3–4 пъти) понякога предизвиква вдигане на концентрацията на кръвн. захар, на артер. налягане и на триглицеридите (мазнините, които запушват артериите).
Какво е умерена доза?
- 300 г бира
- 150 г вино
- 50 г водка, ракия, коняк, джин и др.
Какво да се предпочете? Например вино. А от гледна точка на проблемното тегло при диабетиците, не си струва да се избират висококалорични коктейли. И да не се забравя, че алкохолът – това са 7 калории на грам и никаква хранителна стойност.
| Напитка, количество | Калории – съдържание на въглехидрати |
|---|---|
| Бира,350 мл | 153 ккал, 13 г въглехидрати |
| Светла бира, 350 мл | 105 ккал, 6 г въглехидрати |
| Шампанско, 120 мл | 78 ккал, 1 г въглехирати |
| Сухо вино, бяло и червено, 150 мл | 125 ккал, 4 г въглехидрати |
| Десертно сладко вино, 60 мл | 91 ккал, 4 г въглехидрати |
| Уиски със сода, 90 мл | 221 ккал, 0 г въглехидрати |
| Мартини, 60 мл | 135 ккал, 0 г въглехидрати |
| Мохито, 200 мл | 298 ккал, 12 г въглехидрати |
| Коктейл Маргарита, 90 мл | 153 ккал, 7 г въглехидрати |
| Водка с доматен сок, 300 мл | 125 ккал, 7 г въглехидрати |
Може ли кафе?
Дълго време традиционната медицина вярваше, че кафето е вредна напитка за сърдечно-съдовата с-ма и други органи. Обаче то помага на тялото на диабетика да си взаимодейства с инсулина. Затова при ЗхД пиенето на кафе е разрешено и дори необходимо. Съгласно някои нови изследвания кафето забавя възникването на разни възпалителни процеси, усложнения от основната патология. Забелязано е, че ако предстои операция или следоперативно възстановяване, кафето е най-добрият спътник за справяне с последствията.
Зеленото кафе пък съдържа вещества, които катализират разграждането на излишните мастни отлагания. Освен за контрол върху теглото, напитката помага за снижаване на инсулиновата резистентност.
Но! Така нареченото разтворимо кафе за диабетици е на практика безполезен продукт. То се получава от зърна ниско качество, силно обработено е и в него не остава нищо полезно.
Може ли мед?
Ако диабетикът не брои грамовете въглехидрати, които поглъща, е абсолютно без значение дали е превишил със захар или с мед. Но ако приема захари под лимита, то със сигурност е по-полезно сладостта да е дошла от пчелния продукт, отколкото от рафинирания. Каква е допустимата доза? 1-2 суп. лъжици на ден.
Кисело мляко
 Задължителен продукт при болните от ЗхД тип II. Знае се, че млечните продукти намаляват риска от развиването на тази патология, а при доказана диагноза работят за по-нисък темп на развой. Количеството, препоръчително в ден е от 300 до 500 г, съобразено и с приема на други видове храни в менюто. Народната медицина комбинира млякото със сода за хляб, които – приемани на гладно, се смятат за лек срещу ЗхД.
Задължителен продукт при болните от ЗхД тип II. Знае се, че млечните продукти намаляват риска от развиването на тази патология, а при доказана диагноза работят за по-нисък темп на развой. Количеството, препоръчително в ден е от 300 до 500 г, съобразено и с приема на други видове храни в менюто. Народната медицина комбинира млякото със сода за хляб, които – приемани на гладно, се смятат за лек срещу ЗхД.
Ползите от морковите, плодовете, ядките при ЗхД, може ли да се приема диня и колко, хомеопатични средства, как се отслабва – вижте подробно ТУК:
Варианти на разпространени ястия
1. Баница обикновена със сирене
Необходими пакет кори, 5 яйца, 0.25 кг сирене, половинка кис. мляко, 12 с.л. зехтинче, 1/4ч.л. сода бикарб.
Плънка: млякото, сиренето, 4 от яйцата, содата и повечето зехтин се объркват. С останалата мазнина се подмазва тавичката и баницата се подрежда: 2 кори – плънка – 2 кори – плънка и така до свършване на продуктите. С петото яйце се маже най-горната кора. Изпича се при 220 градуса.
2. Мусака с тиквички
Продукти: 4 тиквички, 0.5 кг кайма, 1 бр глава лук, 150 г млени домати, подправки на вкус, олио и малко брашно. За заливане: 500 мл пр. мляко, 3 яйца, още малко брашно.
Тиквичките се нарязват на дълго, потапят се в брашно и се пържат. Половината се нареждат в тава, а отгоре се поставя смес от каймата, лука, доматите, избраните подправки и 350 мл вода. Отгоре се слагат останалите тиквички. Изпича се на 220градуса, докато изври водата, и се залива с млякото и яйцата, посгъстени с 2-3 лъж.брашно. Допича се.
Аюрведа
 Според Аюрведа ЗхД е заболяване на извънредно големите желания, жажда, неудовлетвореност. Той се разглежда като нарушение на водния метаболизъм на тялото, което включва над 20 вида нарушения.
Според Аюрведа ЗхД е заболяване на извънредно големите желания, жажда, неудовлетвореност. Той се разглежда като нарушение на водния метаболизъм на тялото, което включва над 20 вида нарушения.
Индийската система поставя на водещо място сред лечебните средства куркумата, която е супер полезна в началните фази на патологията. Взема се на прах, по 1-3 г два-три пъти в деня, съчетано със сок от алое.
В тежки случаи и при дълговременно заболяване се предпочита мумио. Сред билките най-ценен е гурмар, наричан в Аюрведа „разрушител на захарите“. Билката забавя преминаването им към потока на кръвта. Другото име на растението е Гимнема Силвестър.
Продукт на мъдростта на Аюрведа е съвременното готово изделие ЗенСлим Диаб, насочено към събуждане на самостоятелните целителни сили на тялото срещу диабета. Активните компоненти снижават захарите, вдигат възприемчиността към инсулина, нормализират обмена на веществата. За съжаление тази добавка не се продава у нас, но може да се купи отвън, примерно от Русия.
Йога за лечение на ЗхД
Йога предлага разни техники за третиране при ЗхД – освен асани и мудри, също традициите в медитирането и пълното отпускане. Въздействащи са пози Поздравът към слънцето, а също така и ред известни пози като Дете, Павлина, Мост и по-ненатоварващите Триъгълник и Пеперуда. Всички тези положения са в подкрепа на правилния кръвоток и са активни на всички нива.
Хранене при ЗхД тип II според Аюрведа
 Посочва се режимът, предназначен за телесния тип Кафа. Набляга се на горчивите храни, като се счита, че въобще този вкус е полезен при даденото заболяване и способства за нормализиране на въгехидратния и мазнинния обмен, подобрявайки чернодробната деятелност и тази на задстомашната жлеза. Горчив вкус привнасят билки като алое, куркума, тинтява, катука, маргоза, кисел трън, златен корен, смирна. За снижение на теглото се прилагат черен и червен пипер, джинджифил и други остри подправки.
Посочва се режимът, предназначен за телесния тип Кафа. Набляга се на горчивите храни, като се счита, че въобще този вкус е полезен при даденото заболяване и способства за нормализиране на въгехидратния и мазнинния обмен, подобрявайки чернодробната деятелност и тази на задстомашната жлеза. Горчив вкус привнасят билки като алое, куркума, тинтява, катука, маргоза, кисел трън, златен корен, смирна. За снижение на теглото се прилагат черен и червен пипер, джинджифил и други остри подправки.
Значителна важност се отдава на маслената терапия (широдхара). Топло сусамово масло се нанася на главата или на челото вечер, минимум два пъти в седмицата.
Упражнения и физическа активност
Казват, че физич. активност е способна да замени инсулина при ЗхД. И наистина, натоварването вдига възприемчивостта на клетките към хормона. Забелязано е, че трупането на мускулна маса снижава инсулин. резистентност.
Инсулин. резистентност е свързана със съотношението на мазнините около корема и талията към мускулната маса. Колкото мазнинният слой е по-голям, толкова чувствителността на клетките е по-слаба. Бърз тест дали се намирате в рисковата група:
Измерете обиколката на корема си малко над тазовите кости. Убедете се, че метърът е достатъчно опънат – нито притиска кожата, нито виси свободно. Отпуснете се, издишайте и измерете. Вие сте в риск, ако:
- сте жена и обемът на талията ви е над 87,5 см;
- сте мъж и обемът на талията ви е над 100 см.
Какви упражнения са препоръчителни при ЗхД
- Силови тренировки – бодибилдинг, лицеви опори, приклякания.
- Кардио тренировки – бягане, плуване, велоспорт, гребане, кънки, ски.
Упражненията оздравяват сърдечно-съдовата с-ма, балансират кръвното и предотвратяват инфаркт. Физич. активност е задължителна и при диабетиците в напреднала възраст. Дори и при най-тежко състояние е от полза да се правят поне половинчасови разходки с бърз ход на ден, без това да се приема за съвсем достатъчно.
 Лекар.БГ сайт за здраве, диети, отслабване, бременност.
Лекар.БГ сайт за здраве, диети, отслабване, бременност.



Чудесна статия, написана разбираемо и много добри съвети.Браво!
Благодарим ви, Гергана Иванова! Работим по статии и за другите видове диабет, не само за диабет тип 2. Ще се радваме, ако читателите добавят още информация и напътствия за лечението на диабета, симптомите му и конкретни случаи. Мерси предварително!
Здравейте,ако след 1 година употреба на Метформин,се спре ,има ли опасности ,пак да се покачи захарта,при положение,че с Метформин,в продължение на 9 месеца захарта е в нормата ?
Искам да знам с виктоза 1,2 ако сеползва 6 месецаколко килограма се отслабва общо.
Изкам
Искам да знам дали диабет 2 може дасе лекува на пълно с витамини
Здравей те! Ползвам глюкофаж за диабет тип 2 сутрин и вечер по една таблетка след храна но ми пречи на стомаха. С какво мога да го заместя.
сушени листа от смокиня или бяла черница.,на чай .пиеш вместо вода през целия ден.15,20 дни,после провери за резултат. бях диабетик 2.Повече отгодина захвърлих всички лекарства!В момента захарта ми е под нормата!УСПЕХ! бях диабетик 2.Повече отгодина захвърлих всички лекарства!В момента захарта ми е под нормата!УСПЕХ!
Чай от бобови шушулки (обелките във които са бобовите зърна)
Кое лекарство е нужно при стойност 10